SEREBRAL PALSİ
Serebral Palsi (SP), bebeklik döneminde ve öncesinde çocuğun beyin dokusunda oluşan hasara bağlı olarak duruş, hareket ve denge bozukluğu ile karakterize bir hastalıktır. En sık neden erken doğumdur. Erken doğum sonrası çocuğun beyin dokusunun oksijensiz kalması beyin dokusunda hasara neden olur. Bu zedelenme ilerleyici değildir ancak çocuğun yürüme, denge kurma ve hareketlerindeki güçlük zamanla artabilir. SP’de görülen sorunlar tablo.1 gösterilmiştir.
Beyindeki hasarı iyileştirecek bir tedavi yöntemi henüz bulunamamıştır. Ancak SP'li çocuğun tablo 1 ifade edilen sorunlarının her biri için çeşitli tedaviler mevcuttur. Sorunlar çok çeşitli olduğundan dolayı tek bir uzmanın SP’li çocuğu tedavi etmesi söz konusu değildir. Tedavi ekibinde sorunla ilişkili uzman hekimin bulunması ve çocuğa özel tedavi planlanması gerekmektedir.
Tablo 1. SP de görülen başlıca sorunlar
| Hareket güçlüğü |
| Spastisite (kaslarda aşırı gerginlik) |
| Kaslarda güçsüzlük |
| Denge Kusuru |
| Görme bozukluğu ve şaşılık |
| Dikkat ve algı bozuklukları |
| İstem dışı hareketler |
| Havale (nöbet) |
| Zekâ sorunları |
| İşitme sorunları |
| Konuşma güçlüğü |
| Beslenme bozukluğu ve büyüme geriliği |
| Salya akıtma |
| Diş çürükleri |
SP’de en sık karşılaşılan sorun spastisitedir. Spastisite (kasın anormal kasılması) çocuğun hareket edebilmesini güçleştirir. Oturma, ayakta durma ve yürüme sırasında anormal postür ortaya çıkar. Bu durum çocuğun hareket esnasında aşırı enerji harcanmasına yol açar. Anormal postür, kontraktür (eklem sertliği) oluşumunu hızlandırır. Kontraktür, deformitelere (eklemde şekil bozukluklarına) neden olur. Bası yaraları ve ağrı da ortaya çıkabilir.
SP’de kas- iskelet sistemi sorunlarının tedavisinde medikal tedaviden, fizyoterapi yöntemlerinden, cerrahi tedavilerden ve spastisiteyi azaltmak amacıyla botulinum toksin uygulamalarından yararlanılır. Özellikle sınırlı sayıda kasta tespit edilen kasılmaların tedavisinde lokal uygulanan botulinum toksin enjeksiyonlarının etkinliği yapılan bilimsel çalışmalarda gösterilmiştir. Bu uygulamalar fizyoterapi gibi diğer tedavi yöntemlerinin etkinliğini arttırmaktadır. Botulinum toksin uygulamaları, klavuz eşliğinde uygulanması önerilmektedir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
BEL AĞRILARI
Bel, kas iskelet sistemi ağrılarının en sık görüldüğü bölgedir. Gelişmiş ülkelerde bel ağrısı sıklığının % 80 olduğu tespit edilmiştir. Bel ağrısı, birinci basamak tedavide üst solunum yolu enfeksiyonlarından sonra en sık doktora başvuru nedenidir. Hatta diyebiliriz ki, yaşı ileri bir kişi hayatında hiç bel ağrısı çekmediğini ifade ediyorsa, bellek probleminin olabileceği ifade edilir. Hastaların %90‘ında bel ağrı nedeni bel bölgesinde yoğun bulunan kas, bağ ve eklem kaynaklıdır. Bel fıtığı, (disk herniasyonu) bel ağrısı nedenleri arasında % 1-4 oranında görülmektedir. Hiçbir şikayeti olmayan orta yaşlı kişilerde yapılan MR araştırmalarında bel fıtığı görülme olasılığının % 40 civarında olduğu rapor edilmiştir. Dolayısıyla hastanın şikayeti, yapılan fizik muayene ve MR sonuçları birlikte değerlendirilmelidir. Böylece gereksiz cerrahi müdahalelerden ve girişimsel işlemlerden uzaklaşılmış olunur.
Bel ağrısı, sık rastlanan bir klinik durum olması nedeniyle tanı ve tedavi için yapılan işlemler maliyeti arttırmaktadır. Kronikleşen (uzun süreli) bel ağrısı, işgücü kaybını da beraberinde getirmektedir. Kronik ağrı hastaların psikolojik durumunu etkilemekte ve kişilerin depresyona girmesine neden olmaktadır. Kronik bel ağrısı 45 yaş altında sakatlık sebebi olarak ilk sıradadır. İyileşen bu hastalarda nüksler sık görülebilmektedir. Bel ağrılarının az bir kısmı iyileşmez ve kronik (kalıcı) bir hal alır.
Bel ağrısının nedeni birçok faktöre bağlıdır. Kişisel, mesleki ve psikososyal nedenler bel ağrısı oluşumunda önemlidir. Bel ağrısının en sık nedenleri arasında bel bölgesindeki yumuşak dokuya ait sorunlar (kas spazmı, bağlarda gerilme), dejeneratif hastalıklar (eklemlerde kireçlenme), postüral (omurga eğrilikleri) bozukluklar, disk hernileri (bel fıtığı) sayılabilir. Daha nadir olarak tümörler, iltihabi romatizmal hastalıklar ve omurgayı tutan enfeksiyonlardır. Ağır kaldırma, dizleri bükmeden yük kaldırma, obesite, hareketsizlik ve sigara içme bel ağrısı nedenleri içerisindedir.
Bel ağrısı yakınması olan hastaların büyük çoğunluğu hasta eğitimi, istirahat ve medikal tedavi ile 6-8 haftada iyileşebilmektedir. Yukarıda ifade ettiğim gibi bu ağrıların büyük bölümü kas ve bağ kaynaklıdır. 1 ay içinde iyileşemeyen hastalarda ultrasonografi eşliğinde yapılan probleme yönelik enjeksiyonlar oldukça yararlıdır (video 1 ve 2) Yine fizik muayene ve MR görüntülemesi ile uyumlu acil cerrahi gerektirmeyen bacağa yayılan ağrısı bulunan disk herniasyonlu (bel fıtığı) hastaların tedavisinde caudal epidural enjeksiyonlar uygulanmaktadır. Bu işlemler ameliyathane ortamında floroskopi altında da yapılmaktadır. Ancak ultrasonografi ile yapılan bu işlemlerde radyasyon riski bulunmamaktadır (video 3). Bu enjeksiyonlar fizik tedavi yöntemleri ile birleştirildiğinde tedavideki olumlu sonuçlar artmaktadır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.

OMUZ AĞRILARI
OMUZ AĞRILARININ NEDENLERİ VE ULTRASONOGRAFİ İLE OMUZ ENJEKSİYONLARI
Yapılan çalışmalarda omuz ağrısının sıklığı % 7-10 arasında değişmektedir. Yaşla birlikte bu oran artmaktadır. 40’lı yaşlardan sonra omuz ağrısı her 5 kişiden birinde görülebilir. Omuz ekleminde yumuşak dokular (kaslar, tendonlar, bursalar..) yoğundur. Omuz eklemi çok hareketlidir ve karmaşık bir yapısı vardır. Omuz hareketleri esnasında kaslar ve tendonlar bu harekete ileri düzeyde katkıda bulunurlar. Omuzda en sık görülen sorunların kaynağı omuzun hareketine olanak sağlayan kasların ve tendonların kemiksel yapılar arasında sıkışmasıyla oluşur. Bu duruma sıkışma sendromları denir. Kolunu yukarıda uzun süre omuz seviyesinin üzerinde tutmak zorunda kalan işçilerde, boyacılarda, sporcularda, öğretmenlerde sıklıkla görülebilen bir durumdur. Erken dönemde kısa süreli ağrı atakları olabilir. Ağrılar özelikle aktivite ile artar hastanın omuz ağrısı geceleri uykularını olumsuz etkiler ve genelde hastalar omzunun üstüne yatamaz. Klasik ağrı kesicilerden arzu edilen rahatlama elde edilmeyebilir. Hasta ağrıdan dolayı hareketini sınırlar, hekime başvurmayı ihmal ederse, zamanla donuk omuz tablosu ortaya çıkar. Donuk omuzun tedavisi hem hasta açısından hem de hekim için zordur ve tedavisi aylar alabilir.
Bu bölgedeki zedelenmeye ikincil olarak kalsifiye alanlar görülebilir. Kalsifik tendinit denilen bu durumda hasta kolunu kıpırtadamaz bile. Geceleri bu ağrıdan dolayı uykusu bozulur, yaşam kalitesi olumsuz etkilenir. Bu nedenden dolayı erken başvuru, doğru tanı ve tedavi omuz ağrılarında çok önemlidir. Yanı sıra diğer kas iskelet sisteminden ve iç organlarda yansıyan ağrılarda omuzda hissedir. Omuz ağrısının nedeni ciddi iç organ patolojileri de olabilir. Bu durumun aydınlatılması gerekir.
Karmaşık yapısı nedeniyle omuz ağrısının nedenini belirlemek amacıyla genellikle ileri görüntülemeye ihtiyaç vardır. MR gibi süreci uzatan görüntüleme yöntemleri hastaya zaman kaybettirilebilir. MR tespit edilen patolojiler her zaman hastanın şikayetinin ana kaynağı da olmayabilir. Bundan dolayı hastanın muayenesi ile birlikte aynı hekim tarafından yapılan ultrasonografik inceleme tanıyı doğrulamakta daha uygundur. Kliniğimizde omuz ağrısını tanısı için ultrasonografi kullanılmaktadır. Aynı zaman enjeksiyon tedavileri ultrasonografi ile yapılmaktadır. Kliniğimizde yaptığımız çalışmalarda ultrasonografi ile yapılan enjeksiyonların olumlu etkilerini sıklıkla görmekteyiz. Çalışmamızda problemli alanın ultrasonografi ile tespit edilmesi ve doğru bölgeye enjeksiyon yapılması tedavi sonuçlarını olumlu etkilemektedir. Şu ana kadar gözlemimiz hastalarımızın bu uygulamadan oldukça memnun oldukları yönündedir. Bu enjeksiyonlar doğru fizik tedavi uygulamaları ile birleştirildiğinde tedavinin etkinliği bir kat daha artmaktadır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.


OSTEOARTRİT (KİREÇLENME)
65 yaş üzerindeki insanların çoğunda, 75 yaş üzerindekilerin % 80’inde radyolojik (röntgen incelemelerinde) olarak osteoartrit (kireçlenme) bulunmaktadır. Osteoartrit, eklem kıkırdağında bozulma nedeniyle eklemde ağrı ve fonksiyon kaybına yol açan ve eklemi oluşturan kemiklerde değişikler oluşturabilen bir hastalık grubu olarak tanımlanmaktadır.
Osteoartrit (OA). genetik faktörler, eklemde iltihabi durum, mekanik yükler ve eklem bütünlüğünün bozulması sonucu eklem kıkırdağında yıkımla sonuçlanan bir hastalıktır. Osteoartrit en sık görülen eklemin romatizmal hastalığıdır ve ara ara eklemde sıvı birikimine neden olup iltihabi durum oluştursa da genel olarak iltihabsız eklem hastalığı olarak tanımlanır. OA oluşumunda yaşlanma önemli bir faktör olmasına karşın basit bir yıpranma –aşınma süreci olmadığı kabul edilmektedir. Genel olarak 30 yaş altındaki %1, 65 yaş üstü bireylerde % 70-80 osteoartrit görülmektedir. En önemli risk faktörleri arasında yaş, cinsiyet, obesite ve kalıtım ve mesleki faktörler söylenebilir. Kadın ve erkekler eşit oranda bu hastalıktan etkilenir. Ancak kadınlarda daha fazla şikayet oluşturabilir. En sık diz eklemlerinde görülür. Omurgayı ve el eklemlerini tutarak şekil bozukluğuna neden olur. Erken dönemde harekete başlangıçta ağrı ve tutukluk ön planda iken, ilerleyen dönemde günlük yaşam aktivitelerinde (yürüme, merdiven çıkma, çömelme gibi) kısıtlık oluşturur.
Tedavi genellikle etkilenen ekleme yöneliktir. Örneğin diz eklemi etkilenmişse erken dönemde ağrı kesiciler ve kas gevşeticiler kullanılabilir. Ağrılı dönemde eklemin istirahat ettirilmesi, sıcak veya soğuk uygulamalar ve eklemin ortezlerle desteklenmesi gerekir. Özellikle diz ve kalça eklem tutulumunda nutrisyonel tedavilerden (kıkırdağın yapısını oluşturan preperatlar) yararlanılabilir. Bu preperatlar bazen hasar görmüş ekleme ultrasonografi eşliğinde uygulanabilir (video 1). Eklemde ağrı ve şişliğin yoğun olduğu dönemlerde sıvı boşaltılıp eklemin içine enjeksiyonlar yapılabilir (video 2).
Tedavinin ana kısmını eklemin korunması oluşturmaktadır. Gençlik döneminden itibaren eklemlere yönelik travmaların azaltılması, kilo kontrolü ve eklemi çevreleyen kasların güçlendirilmesi gerekmektedir. Ancak maalesef günümüzde bu önlemler hastalık ortaya çıktıktan sonra yapılmaktadır. Bu yöntemlerin gerçek hedefine ulaşması için yaşamın erken döneminden itibaren eklem hasarını azaltmaya yönelik önlemler ve aktiviteler konusunda farkındalık arttırılmalıdır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
ANKİLOZAN SPONDİLİT (KAMBURLUK HASTALIĞI)
Ankilozan spondilit, omurgayı ve sakroiliak eklemleri (leğen kemiği eklemini) tutan iltihabi romatizmal bir hastalıktır. Genç erkeklerde daha sık görülür. Genetik yatkınlık belirgindir. Birinci derece akrabalarında ankilozan spondilit olan kişiler omurga ve kalça ağrıları açısından incelenmelidir.
Hastanın uykudan uyandıran gece ağrıları tipiktir ve hasta ağrılarını azaltmak amacıyla hareket etme ihtiyacı hisseder. Hareket esnasında omurgadaki iltihabi durum azalır. Eforla birlikte gün içinde hasta ağrılarının daha da azaldığını hisseder. Hastalık özellikle topukları ve vücudun alt yarısındaki eklemleri etkiler. Kas-iskelet sistemi haricinde gözü etkileyerek zamanla körlüğe sebep olabilir.
Ankilozan spondilit omurgada iltihaba neden olur, hastanın zamanla hareketini kısıtlayarak, öne eğik postür oluşumuna neden olur. Göğüs ön duvarında ağrı ile birlikte hastanın nefes alıp verme kapasitesi azalır. Omurga tutulumu ciddi düzeyde olan hastalar sırt üstü yatmakta zorluk çekerler.
Hastalığın erken tanısı oldukça önemlidir. Sinsi ve yavaş seyirli bir hastalıktır. Hastalar yıllarca bel fıtığı veya kas ağrısı tanısıyla takip edilmektedir. Uygun görüntüleme yöntemleri ile hastalığın erken tanısı konulabilir.
Tedavi her hastaya göre ayrı planlanmalıdır. Fiziksel aktivite arttırılmalıdır ve sigara yasaklanmalıdır. Hastalığın tedavisinde öncelikle ağrı kesiciler kullanılır. Düzenli kullanılması tavsiye edilir. Eklem şişliklerinde ekleme enjeksiyonlar yapılabilir. Bu tedavilerin yetersiz olduğu durumlarda hastalığı durdurabilme potansiyeli olan ilaçlar kullanılmaktadır. Ülkemizde yaklaşık 20 yıldır bu ilaçlar uygulanmaktadır. Tedaviye başlanmadan önce hastalar verem, hepatit enfeksiyonları ve kanser yönünden taranmalıdır. Yapılan yeni çalışmalarla bu ilaçların, hastalığın seyrini değiştirebilme potansiyelinin olduğu raporlanmıştır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
FİBROMYALJİ (KAS ROMATİZMASI)
Fibromyalji, kas iskelet sistemi etkileyen, sabah tutukluğu, yorgunluk ve halsizlik ile karakterize bir hastalıktır. Hastaların çoğunda uyku problemleri ön plandadır. Fibromyalji, toplumda her 100 kişiden 2-5’inde ve sıklıkla 30-50 yaş arası bayanlarda görülür. Stres, travma, cerrahi müdahaleler ve enfeksiyonlar hastalığı ortaya çıkarabilir.
Fibrozitik kişilik yapısında olanların bu hastalığa yakalanma riski daha fazladır. Bu kişiler genellikle işlerini dikkatli yapmaya özen gösteren başarılı kişilerdir. Ancak ortaya çıkan bu durum kişinin yaşam kalitesini düşürür ve günlük performansını olumsuz etkiler. Hastaların bir kısmında anksiyete ve depresyon da görülebilir.
Hastalarda ana problem yaygın vücut ağrısı ve yorgunluktur. Özelikle sabahları hastalar yataktan kalkmakta zorluk çekerler. Bu durum gün boyu devam edebilir. Yanı sıra ellerde şişlik hissi, uzuvlarda uyuşma, baş ağrısı, adet düzensizliği, unutkanlık ve kabızlık gibi şikayetler de bulunabilir. Bazen bu şikayetler o kadar fazla ve çeşitli bir hal alır ki, kişi ölümcül bir hastalığa yakalandığını düşünebilir. Birden fazla hekime başvurur ve çok sayıda tetkik yapılması gerektiğini hissedebilir. Fibromyaljide yapılan laboratuvar tetkikleri genellikle normal sınırlardadır.
Fibromyaljinin tedavisi, hastanın hastalığı hakkında bilgilendirilmesi ve medikal tedavileri içerir. Hastaya kişinin hastalığı ile mücadele etme yöntemleri hakkında eğitim verilir. Uyku problemleri ön planda olan hastalar uyku kalitesinin düzenlenmesine yönelik bilgilendirme yapılır, gereklik durumlarda medikal tedavilere müracaat edilir. Alta yatan stresör problemlere yönelik davranış yöntemleri ve medikal tedaviler düzenlenmelidir. Hastalığın tedavisi uzun sürelidir. Ön plana çıkan şikayetlere yönelik ilgili branş hekimlerinden konsültasyon istenmelidir. Vücudun belli bölgelerinde yoğunlaşan şikayetlere yönelik fizik tedavi yöntemleri kullanılabilir. Kaplıca kürlerinden bu hastalar oldukça fayda görebilmektedir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
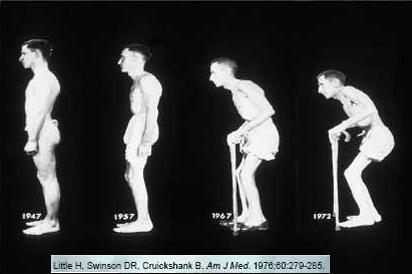
İNME (FELÇ)
Beyin dokusunu besleyen damarlardaki kan akımının ani bir şekilde kesilmesi veya azalması sonrası ortaya çıkan ve genellikle vücudu tek taraflı etkileyen bir hastalıktır. Beyin dokusu için yeterli oksijen sağlanamadığı için beyin hücrelerinde hasar oluşur. Beyin hücreleri hızla ölmeye başlar. Beyin hücrelerinin kendini yenileme potansiyeli bulunmamaktadır.
Ülkemizde her yıl yaklaşık 200.000’e yakın yeni inme vakası görülmektedir. Tüm dünyada 60 yaş üzeri ölümlerde 2. sırada, gelişmiş ülkelerde kalp-damar hastalıkları ve kanserden sonra 3. sıradadır. Diğer hastalıklara göre uzun süren ciddi sakatlıklara neden olmaktadır. Hastaların çoğunluğu 60 yaş civarındadır. 50 yaş sonrası inme geçirme riski, her 10 yılda 2 kat artmaktadır.
İnme için en önemli risk faktörleri hipertansiyon ve kalp hastalıklarıdır. Genetik yatkınlık da dikkate alındığında, ailesinde inme hastalığı ile karşılaşan bireylerde, hipertansiyon ve kalp hastalıkların tedavisi önem arz etmektedir. Öncesinde 24 saatten az süre ile vücut yarısında güçsüzlük (beyinde geçici kanlanma azalması) ile karşılaşan bireyler yakından takip edilip, gerekli önlemlerin alınması zorunludur. Bu durum ileride oluşabilecek felç durumun öncül belirtisi olabilmektedir.
İnme durumunda hem beyin dokusunun hasar görmesi hem de iyileşme dönemindeki hareketsizliğe bağlı çeşitli sorunlar oluşabilir. Bu problemlerin başında yürüme yetisinin bozulması gelir. Hasta uzvunu hareket ettirmede zorluk çeker. Bu bazen kaslarda güçsüzlüğe bazen de kasların anormal kasılmasına bağlı olarak ortaya çıkabilir. Güçsüz kasların güçlendirilmesi, aşırı kasılmış kasların uygun rehabilitasyon yöntemleri ve ilaçlarla tedavi edilmesi gerekmektedir. Medikal tedavilerle kasların anormal kasılması engellenmiyorsa, seçilmiş kaslara botilunum toksin uygulamaları etkili bir tedavidir (video 1 ve 2)
Erken dönemde etkili bir rehabilitasyon programı, iyileşme üzerine olumlu etkileri ve minimal özürlülük ile ilişkisi nedeniyle önem kazanmaktadır. Bu program fizik tedavi ve rehabilitasyon hekimi liderliğinde, bir ekip tarafından gerçekleştirilmelidir. Rehabilitasyona ilk 20 günde başlamanın tedaviye yanıt açısından önemli olduğu; hemen ve 3 ay sonra rehabilitasyona başlandığında önce başlanan hastalarda, yürüyüş hızının anlamlı arttığı belirtilmiştir. Genel olarak inme sonrası 1. yılda, fonksiyonel yönden ve yaşam kalitesi acısından % 50 iyileşme olduğu görülmüştür.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
ROMATOİD ARTRİT
Romatoid artrit, özellikle orta yaşlı bayanlarda, vücudun her iki tarafında, el ve ayak eklemleri ni tutan itihabi romatizmal bir hastalıktır. Her 100 kişiden 2-3’ünde romatoid artrit bulunabilir. Kadınlarda görülme sıklığı 2-3 kat daha fazladır. En sık görülen iltihabi romatizmal olduğu bilinmektedir. Diz, kalça ve dirsek gibi büyük eklemleri de tutabilir. Eklemlerde kalıcı tahribata yol açarak şekil değişikliğine neden olur.
Romatoid artrit’in nedeni bilinmemektedir. Genetik yatkınlığı olan bireylerde, enfeksiyonlar, çevresel ve bedensel bazı faktörler hastalığın ortaya çıkmasında muhtemelen rol oynamaktadır. Ancak tam olarak genetik alt yapı açıklanamamıştır. Hastalık kişiden kişiye bulaşmaz. İklimsel özellikler romatoid artrit oluşmasını etkilemez, soğuk ve nemli iklimler hastaların daha fazla şikayet hissetmelerine sebep olabilir.
Hastalık başlıca eklemleri etkiler. El ve ayak eklemlerinde şişlik ve ağrı başlıca şikayettir. Kişi özellikle el eklemlerini sabah erken saatlerde kullanmakta zorluk çeker. Bu durum gün içerisinde azalabilir. Romatoid artrit sadece eklemleri etkilemez; göz, kalp-damar sistemi, akciğerler ve deri gibi diğer organ ve vücut yapılarını etkileyebilir.
Erken teşhis ve erken tedavi başlanan hastalarda kalıcı hasar önlenebilir. Yapısal hasarı olan hastalarda da hastalığın gidişatı durdurulabilir. Ancak oluşmuş şekil bozuklukları geri dönüşümsüzdür.
Tedavi hastaya özeldir. Hastaya hastalığı hakkında bilgilendirme yapılmalıdır. Tedavinin uzun süreli olacağı ve ilaçlarla ilgili bilgiler verilmelidir. Hastanın durumuna veya hastalığın şiddetine göre farklı tedaviler uygulanabilir. Çok sayıda medikal tedavi alternatiflerinden bir veya birkaçı tercih edilmektedir. Romatoid artritte kullanılan ana etkili tedaviler uzun dönemde etki gösterirler. Bu süreç yaklaşık 3-6 ay sürebilir. Tedavinin erken döneminde veya hastalığın alevlenme dönemlerinde kortizon tedavisinden yararlanılır. Son yıllarda kullanıma giren biyolojik ajan tedavileri ile daha etkin sonuçlar alınmaktadır. Bu tedavilerin planlandığı hastalarda tüberküloz, hepatit ve kanser taranması yapılmalıdır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
KARPAL TÜNEL SENDROMU (EL BİLEKTE SİNİR SIKIŞMASI)
Karpal tünel sendromu; el parmaklarında ağrı, uyuşma, karıncalanma ile karakterize el bilek bölgesinde median sinirin sıkışması sonucu oluşan bir hastalıktır. Orta yaşlı bayanlarda daha sık görülür. Bilek bölgesinde karpal tünel denilen oluşum içinden parmak hareketlerini sağlayan 9 adet tendon ve median sinir beraber geçerler. Median sinir ilk üç parmağın duyusunu alır ve parmak hareketlerini sağlayan bazı kasları uyarır. Gün boyu el bilek ve parmak hareketlerinin aşırı yapılması durumunda bu tünelde sıkışma ve ödem gelişebilir. Gün boyunca tendonların hareketleri ile sıkışan median sinir özellikle gece boyunca parmaklarda uyuşma, karıncalanma ve ağrı şikayetini ortaya çıkarır. Hasta geceleri ağrıyı azaltmak amacıyla ellerini sallama ihtiyacı hisseder. Hamilelik, hormonal hastalıklar, iltihabi romatizmal hastalıklar, enfeksiyonlar ve karpal tünel içinde yer kaplayan lezyonlar da karpal tünel sendromuna neden olur.
Karpal tünel sendromunun tanısı hastanın hikayesi, fizik muayene ve EMG incelemeleri ile konur. Hastalık 4 evrede sınıflandırılır. Evre 1-2’de sinir yaralanması geri dönüşümlü olabilir. Bu evrelerde hastada başlıca şikayet el parmaklarda ağrı ve uyuşmadır. Erken evre hastalarda el-bilek splintleri, fizik tedavi yöntemleri, medikal tedaviler ve karpal tünele yapılan lokal enjeksiyonlardan fayda görürler. Ancak hastanın, sinirin iyileşmesi için bileğini koruması gerekir. Bu süreç birkaç ay alabilir. Evre 3-4 olan hastalarda elin kavrama gücü azalır. Bu hastalar karpal tüneli genişletmeye yönelik cerrahi müdahaleye ihtiyaç duyarlar.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.


ROMATİZMA VE AĞRI
Ağrı tutulum şekline göre yaygın ve lokalize olarak iki grupta incelenebilir. Yaygın ağrı; iltihabi romatizmal hastalıklar (romatoid artrit, lupus gibi), fibromyalji (kas romatizması), vitamin eksiklikleri, hormon bozuklukları, geçirilmiş enfeksiyon sonrası kas ağrısı gibi pek çok nedene bağlı gelişebilir. Lokalize ağrı, belirli bir bölgede birçok duruma bağlı (örn. travma, ameliyat, burkulma, ezilme..) olarak ortaya çıkabilir. Ağrının yeri ve süresi hem tanıda hem de tedavide önemlidir. 3 aydan kısa süren ve aniden başlayan ağrılara akut ağrı olarak isimlendirilir. Tedavisinde istirahat, ağrı kesici ve kas gevşeticilerden yararlanılır. Kronik ağrı ise, ağrının başlangıç zamanının net olarak ifade edilemediği, genellikle 3 aydan uzun süreli ağrılar için kullanılan bir terimdir. Ağrının yorumlanmasında kişinin sosyal ve psikolojik açıdan değerlendirilmesi gerekmektedir. Dolayısıyla kronik ağrı tedavisi akut ağrı tedavisinden biraz farklılık göstermektedir.
Romatizma kelimesi, Yunanca "rheuma" kökünden gelir. Bu kelime "akma"yı dolayısı ile "hareket"i ifade eder. Eski çağlarda beyinden kas ve eklemlere akan bir sıvının ağrıya neden olduğuna inanılırdı. Romatizma oldukça genel bir terimdir. Vücuttaki yumuşak dokudaki ağrıyı tanımlamak için kullanılır. Halk arasında romatizma deyince çoğu zaman tek bir hastalık olarak algılansa da, romatizmal hastalıkların 100’den fazla çeşiti bulunmaktadır. Artrit ise kelime anlamı vücuttaki bir veya daha fazla eklemde görülen yangıdır (inflamasyon).
Temel olarak 2 tip romatizma vardır:
1. İltihabı olanlar; mikroorganizmalara, bağışıklık sistemini bozulmasına ve eklemlerde çeşitli yapıların birikmesine bağlı olarak gelişebilir.
2. İltihabı olmayanlar; bunlar daha sık görülmekle birlikte en iyi bilineni osteoartrit (kireçlenme) dir. Kireçlenmede genellikle eklemde iltihap yoktur. Eklemin kıkırdak dokusunda yıpranma ve aşınma söz konusudur. Zamanla eklemin yapısı bozulur ve fonksiyon kaybına neden olur. İltihabi olmayan romatizmal hastalıklardan biri de fibromyaljidir. Fibromyalji kas romatizması olarak da tanımlanır. En karakteristik özelliği hastada yaygın ağrı ve yorgunluk oluşturmasıdır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
BOYUN AĞRILARI
Omurganın boyun bölgesindeki problemleri hem boyun hem de tek veya iki taraflı üst ektremitede (kollarda) hissedilebilir. Boyun ve bel bölgelerindeki omurların yumuşak dokularla komşuluğu varken torakal (sırt) bölgede kaburgalar ve kaslar omurgaya destek sağlarlar. Boyun bölgesindeki omurların çok hareketli olmaları ve travmalara(darbelere) karşı torakal (sırt) bölgeye göre daha korumasız olması nedeniyle bu bölgenin ağrıları ile sıkça karşılaşılır. Bu hareketliliği anlatmak amacıyla şöyle bir örnek verilebilir. Bir kişinin 1 saat boyunca boyun bölgesi yaklaşık 500 farklı pozisyon alabilir. Maruz kalınabilecek herhangi bir kötü postür boyun ağrılarına neden olabilir. Bu durum boynumuzun ne kadar ağrıya yatkın bir yapısının olduğunu gösterir.
Boyunda ağrıya neden olan en sık hastalıklar; kaslarda spazm, osteoartrit(eklemlerde oluşan kireçlenme), sinir basısı (fıtıklaşma), kemik ödemi, ithablı romatizmal hastalılar ve emasyonel (stress)dir. Yukarıda ifade ettiğimiz gibi yoğun kas grubuna sahip boyun bölgesindeki her bir kas grubu ciddi bir ağrı kaynağı olabilir. Kasların kasılması ve gevşeyememesi sonucunda kulunç (myofasyal ağrı) dediğimiz tablo ortaya çıkar. Sekreterlerde, oturarak çalışanlarda daha sık görülür. Postür, emosyonel stres, şiddetli soğuk, sıkça geçirilen enfeksiyonlar ve yorgunluk etyolojik nedenler arasında sayılabilir.
Normal şartlarda anormal travmaya maruz kalan kassal yapı zamanla koruyucu faktörlerin etkisiyle iyileşir. Ancak bazen bu iyileşme süreci uzun sürer ve gevşeyemeyen kas dayanılmaz ağrıya neden olur. Kişinin uykularını bozar, gerginlik hali oluşturur ve iyileşmeyi olumsuz etkiler. Başlıca kaynak boyun bölgesi olmasına rağmen kolda uyuşma ve karıncalanmaya neden olarak hastanın yaşam kalitesini bozar ve anksiyeteyi arttırır. Bu durum bazen ağrı kesicilere ve kas gevşeticilere istenilen yanıtı vermez. Gece ortaya çıkan bu ağrılar kola yayılabilir ve kişinin acil servislere başvurmasına neden olur. Sol kola yayılan ağrılar kalp kaynaklı ağrılar ile karışabilir.
Yaşla birlikte boyun eklemlerinde osteoartrit (kireçlenme) oluşabilir. Boyun bölgesinin kötü kullanımı (uzun süre aynı pozisyonda çalışma ve darbelere maruz kalma gibi) sonucu bu durum yaşamın daha erken dönemlerinde de ortaya çıkabilir. Bu tarz ağrılarda boyun harekeleri ile ağrı vardır ve omuz bölgesine yayılım gösterebilir. Boyun bölgesinin çok hareketli olması nedeniyle bel bölgesinde görülen disk herniasyonu (fıtık) boyun bölgesinde de görülebilir. Ciddi ağrılara neden olabilir. Ağrılar gün içinde özellikle geceleri ataklar halinde ortaya çıkar. Kürek kemiği bölgesine ve kollara yayılır. Kişi kolunun ağrısını azaltmak amacıyla sıkça pozisyon değiştirir. Ağrı ile birlikte uyuşma, karıncalanma, yanma ve kuvvetsizlik ortaya çıkabilir. Bu bir sinir basısının belirtisidir. Tedavi edilmezse kolda güç kaybına neden olabilir. Aynı zamanda esnede sinir sıkışmaları da kulak, baş ve göze yayılan ağrılara neden olabilir.
Bir çok gerilim tipi baş ağrılı hastada şiddetli boyun ağrıları ortaya çıkabilir. Emosyonel etkenlerin önde olduğu hastalarda somatizasyon ve diğer karmaşık psikiyatrik sorunların değerlendirilmesi gerekir.
Hastanın semptomlar hafifse yatak istirahati, boyunluk, omuz ve boyun bölgesine sıcak uygulanması, kas gevşeticiler, basit analjezikler ve fizik tedavi (TENS) uygulanabilir. Belirgin kas spazmı olan diğer tedavilere yeterli yanıt vermeyen ve kulunçları olan vakalarda o bölgeye uygulanacak enjeksiyonlardan fayda görürler. Boyun ağrılarının kronikleşmesinden kaçınılmalıdır. Erken dönemde gerekli yöntemlerle tedavi edilmelidir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
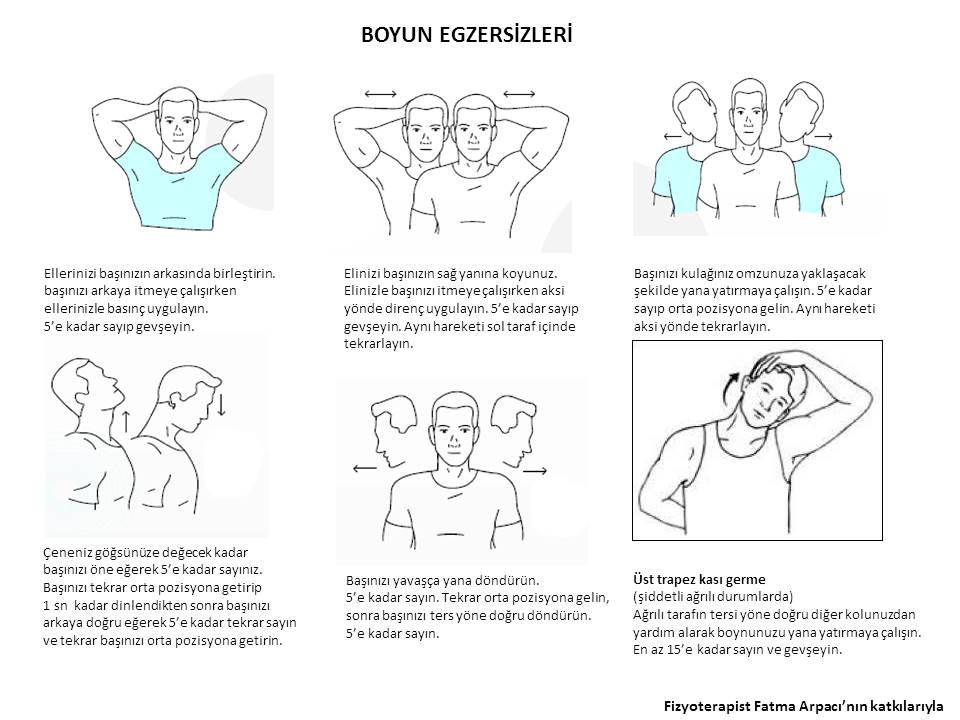
DİRSEK AĞRILARI
Dirsek eklemi üst ekstreminin orta bölümünde yani yayılan karakterli ağrıların geçiş bölgesinde yer alır. Ağrının kaynağı dirsekten kaynaklanan bir problem olabileceği gibi, el ve el bileğinden veya omuz ve boyun bölgesinden de kaynaklanabilir. Bu ayrım, bu konuda deneyimli bir hekim tarafından yapılmalıdır.
Dirsek bölgesinde yumuşak doku romatizmaları, iltihabı romatizmal hastalıklara kıyasla sık görülür. Yumuşak doku romatizmaları arasında tenisçi ve golfçu dirseği, bursit ve tendinitler sayılabilir. Tenisçi dirseği, tenis sporu yapanlarda, bahçe işi ile uğraşanlarda ve özellikle ev hanımlarında sık görülür. Genellikle 35-50 yaş grubundaki aktif kişilerde ortaya çıkar. Sıkma ve ön kolun çevrilmesi esnasında dirsek ekleminin dış yan tarafında şiddetli ağrı vardır. Bu durum genellikle dominant olarak kullanılan kolda görülür. Şiddetli ağrı durumunda hasta elinde eşyaları tutamaz. Tedavide hastanın dirsek bölgesini istirahate alması gerekir. Bunun için dirseklikler kullanılarak bu bölgedeki stres azaltılır. Yine ağrı kesicilerden ve fizik tedavi (sıcak veya soğuk) uygulamalarından yararlanılır. Bu tedavilerden fayda görmeyen hastalarda lokal enjeksiyonlar (kortizon veya PRP) yapılır. Bu uygulamaların ultrasonografi eşliğinde yapılması tavsiye edilir. Golfçu dirsek hastalığında ise yukarıdakine benzer bir durumdur. Hastanın şikayetleri dirseğin iç kısmında belirgindir. Bu bölgeye basınç uygulaması ile şikayetler artar. Tedavi, tenisçi hastalığındaki benzer şekilde uygulanır.
Dirsek ekleminde osteoartroz (kireçlenme) diğer eklemlere kıyasla daha az sıklıkla görülür. Ancak dirsek eklemi bazı iltihabi romatizmal hastalıklar açısından risklidir. Romatoid artrit, Gut hastalığı, hemofili gibi hastalıklar dirsek eklemini tutabilir. İltihabı romatizmal hastaların tipine göre tanı konulduktandan sonra hastalığa uygun tedaviler verilerek dirsek ağrıları giderilmeye çalışılır.
Dirsek bölgesine özellikle boyun ve omuz bölgesinden ağrılar yansıyabilir. Genellik bu ağrılar dirsek ekleminin hareketleri ile ilişkisizdir. Örneğin boyun bölgesindeki kassal yapılardan kaynaklı ağrılar dirsekte hissedilebilir. Kulunç olarak adlandırılan bu durum zaman zaman kolda güçsüzlük olarak kendini gösterebilir. Boyun fıtığı olan bir hastada ağrının karakteri uyuşma, yanma ve karıncalanma şeklindedir, geceleri belirgindir ve dirsek ekleminin hareketleri ile ilişkisizdir. Omuz kaynaklı ağrılarda ise yine geceleri belirgindir, omuz üzerine yatma ile ağrı artar ve keskin bir ağrıdır. Bu hastalar omuz bölgesine ultrasonografi ile yapılan enjeksiyonlardan oldukça fayda görürler.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
El BİLEĞİ VE EL AĞRILARI
El ve el bileği, günlük aktivitelerimizde çok yönlü kullanılan, işlevlerini, kusursuz yerine getirebilecek şekilde yaratılmış, çok yönlü yapılardır. Sık kullanılmasının aksine aynı oranda az korunan bir vücut bölümüdür. Travmaya maruz kalma, yaralanma ve mesleki hastalıklardan etkilenir. Aynı zamanda kronik iltihabı romatizmal hastalıkların en sık tutulum yaptığı eklemlerden oluşur.
Vücudun diğer bölgelerindeki eklemlerde olduğu gibi elde de osteoartrit (kireçlenme)’e rastlamak mümkündür. Osteoartrit eklem kıkırdağının genellikle yaş ile ilişkili olarak aşınmasıdır. Elde baş parmağın kök bölgesinde ve parmakların orta ve son kısmında ağrılı sert şişlikler şeklinde görülebilir. Bazen bu şişlikler hassas ve kızarık olabilir. Hastalar böyle durumlarda el fonksiyonlarını rahat yapamadıklarından ve geceleri sızı hissettiklerinden bahsederler. Elde ortaya çıkan kireçlenmenin tedavisinde ana prensip eklemi zorlayacak aktivitelerden kaçınmaktır. Lokal ağrı kesici jellerden hastalar fayda görürler. Yine, el ve el bilek seviyesinde parmak hareketlerinden sorumlu çok sayıda tendon ve bunlara ait kılıflar bulunur. Bu yapılarda iltihabı durumlar görülebilir. Bazen bu yapılar iyileşirken yapışıklıklar veya tendonlarda sertlikler oluşur. Halk arasında tetik parmak olarak tanımlanan durum ortaya çıkar. El bileği seviyesinde, içinden median sinirle birlikte el parmaklarının tendonlarının geçtiği tünel bulunmaktadır. Tünelde ödem oluşması sinir sıkışmasına neden olur. Elini sık kullanan kişilerde ve özellikle ev hanımlarında görülür. Tek veya çift taraflı olabilir. Hastalar genellikle ilk üç parmakta ağrı, yanma, uyuşukluk ve ince kavramalarda beceriksizlik gibi şikayetlerde bulunurlar. Üç aylık bir tedaviye cevap alınamıyorsa, kaslarda güçsüzlük varsa ve hastanın yakınmaları artıyorsa cerrahi olarak tünel çatısını oluşturan ligaman gevşetilir. Elde ganglion (el bilek kisti) görülebilir. Bunlar el bileğini çevreleyen zarın fıtıklaşmasıdır. Bazen dışarıdan görülebilecek şekildedir. Şişlik olsa da ağrısız olabilir. Aktive olduğu dönemlerde soğuk uygulama ve lokal ağrı kesici jellerden yararlanılır.
Romatoid artrit nedeni bilinmeyen iltihabı romatizmal bir hastalıktır. Erken dönemde el eklemlerinde ısı artışı, şişlik ve duyarlılık vardır. Hasta özellikle sabahları yumruk yapmakta ve ellerini kullanmakta zorluk çeker. Bu durum en az 1 saat sürer, hatta gün boyu devam edebilir. Erken dönemde hastalık tanımlanmalı ve hastanın durumuna göre tedavi planlanmalıdır. Tedavi uzun süreçlidir. Tedavi edilmediği durumlarda, zamanla hastanın el eklemlerinde şekil bozuklukları ve fonksiyon kayıpları ortaya çıkar.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
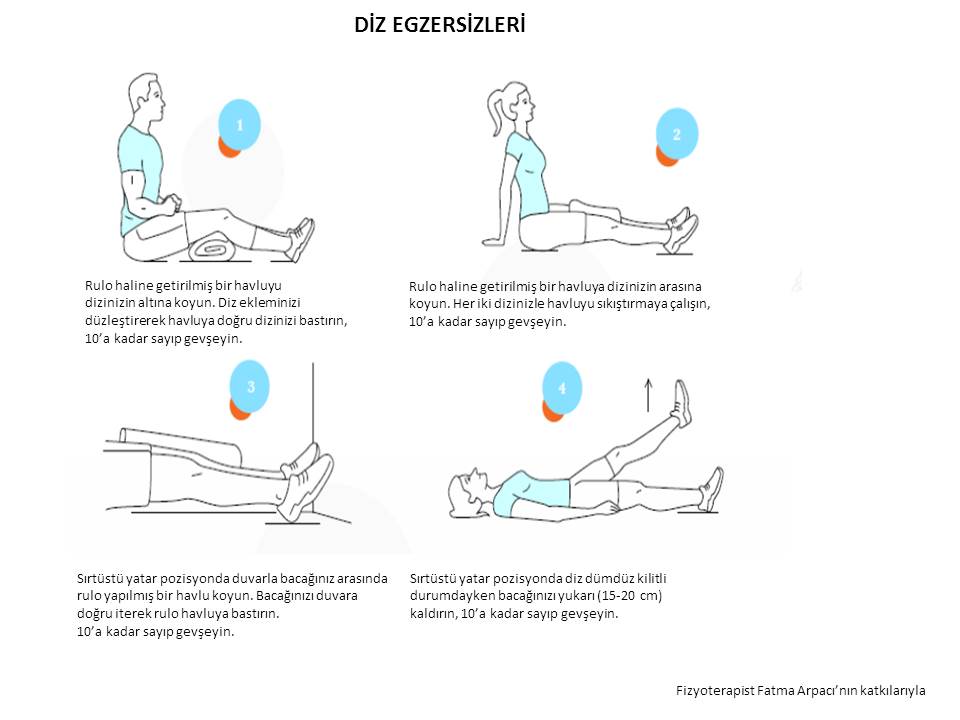
DİZ AĞRILARI
Diz eklemi ve çevresindeki yumuşak dokular, yerçekimine karşı ayakta durma, yürüme sırasında stabilite ve mobilitenin oluşumunu sağlar. Diz, travmaya açık olduğundan dolayı kas iskelet sistemi hastalıklarından en fazla etkilenen eklemdir. Yanı sıra iltihabi romatizmal hastalıklar ve osteoartrit (kireçlenme) diz ekleminde sık görülür. Bu hastalıklar diz ekleminde ağrı ve uzun süre devam edebilen fonksiyon kaybına neden olur.
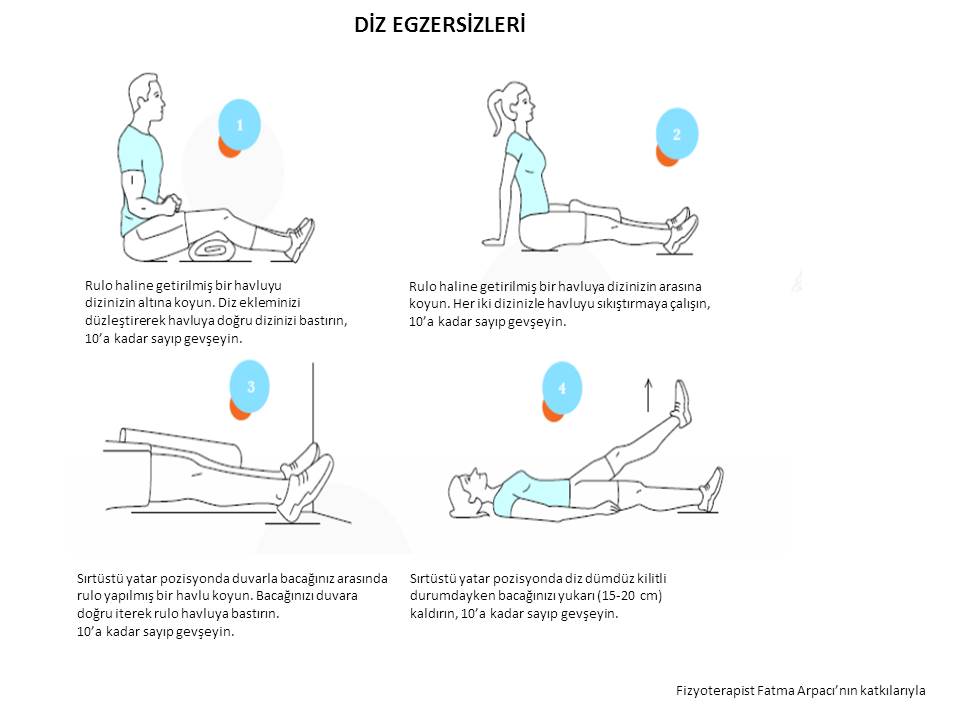
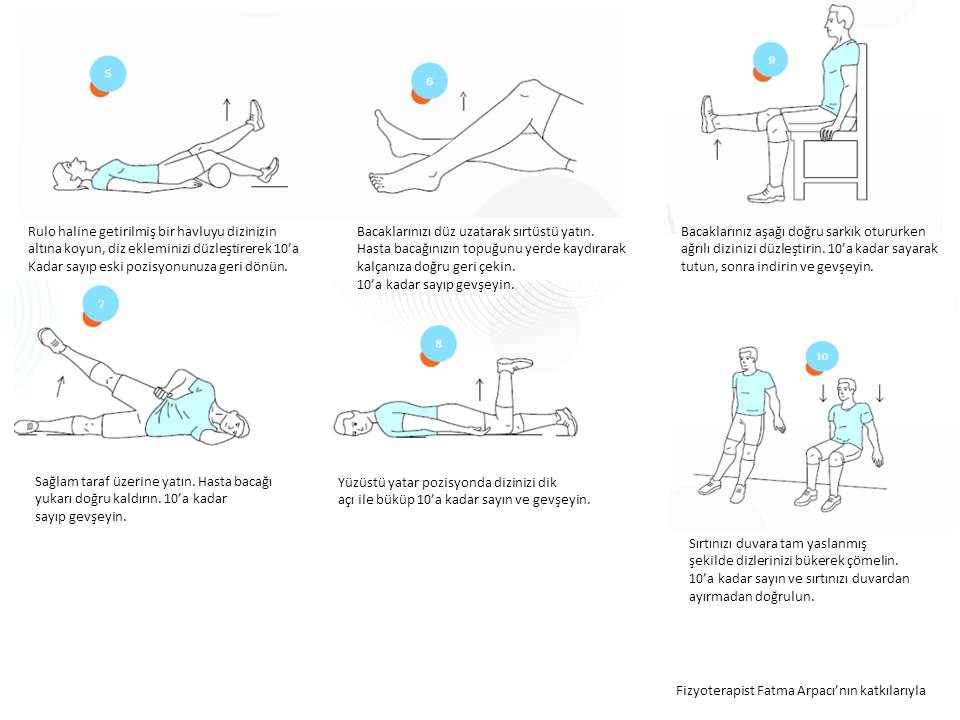
Diz ekleminde osteoartrit (kireçlenme veya eklem aşınması), vücudun diğer eklemlerine kıyasla daha sık görülür. Bunun başlıca nedeni diz ekleminin yapısından ve fonksiyonundan kaynaklanır. Vücudun yükünü taşır ve yürümeyi sağlar. Travmaya açık bir yapısı bulunur. Oturup -kalkma, merdiven inip-çıkma, diz ekleminin üzerine kırılarak oturma, sportif faaliyetlerde bulunma gibi aktiviteler bu travmayı provoke eder. Obez kişilerde, bu aktiviteler esnasında diz eklemine binen yük birkaç kat artar. Diz osteoartritin tedavisinde ana prensip, ağrı oluşturacak aktivitelerden uzak durmak ve ideal kiloyu sağlamaktır. Diz etrafındaki kasların güçlenmesi ile bu olumsuz sürecin hızı azaltılabilir. Ancak, egzersiz tedavisinin etkili olması için en az 6 aylık bir sürece ihtiyaç vardır. Bunun için yapılacak en pratik egzersiz ise oturur pozisyonda rulo haline getirilmiş bir havlunun diz ekleminin arkasında yerleştirilerek , havlunun diz eklemi ile zemin arasında sıkıştırılmasıdır (en az 5 sn). Bu egzersiz günde 3 kez 10 tekrar şeklinde yapılmalıdır. Diz osteoartriti için yapılabilecek bir diğer egzersiz ise düzenli yürüyüş aktivitesidir. Ancak bilinmesi gereken ise, ağrılı dönemlerde yürüyüşler ertelenmelidir. Yürüyüş aktiviteleri sonrası ortaya çıkan en az 1 saatten fazla ağrılı durumlarda da ezgersiz kısıtlanmalı ve dizlik kullanımına geçilmelidir. Hastanın durumuna göre gerekli medikal tedaviler de verilmelidir.
Diz ekleminde diğer pek çok eklemden farklı olarak menisküs denilen yastıkçı yapılar bulunur. Bu yapılar ekleme binen yükü dengeler ve hareketi kolaylaştırır. Yaş ile birlikte menisküslerde aşınmalar ortaya çıkabilir. Genç bireylerde menisküslerde travmayla birlikte yırtıklar ve kopmalar olabilir. Eklemin istirahat ettirilmesi, fizik tedavi ve egzersiz tedavisi ile ağrı giderilmeye çalışılır. Ağrının giderilmediği ve ekleminin hareketlerinin kısıtlandığı (kilitlenme) durumlarda cerrahi uygulanmalıdır. Genç bireylerde menisküsler mümkün olduğunca korunmalıdır. Diz ekleminde ön çapraz ve arka çapraz bağlar, travmada sıklıkla etkilenen yapılardandır.
Yukarıda ifade ettiğimiz yumuşak doku romatizmalarında, bazen şişlikler oluşabilir.Bu durumlarda eklem istirahate alınmalıdır. Günde 3-4 saatte bir kez 10-15 dakika buz uygulaması yapılmalıdır. Gerekli durumlarda ağrı kesici ve iltihabı azaltacak ilaçlardan yararlanılır. Çok ağrılı durumlarda eklem içinden sıvı aspirasyonu yapılabilir.
Diz ekleminde enfeksiyonlarla ilişkili eklem iltihabına rastlanabilir. Bunların bir kısmı diz ekleminde mikroorganizmaların üremesiyle oluşurken, bir kısmı da geçirilen bir enfeksiyona (üst solunum yolu enf, idrar yolu enf…..) ikincil olarak 2-4 hafta sonra oluşur. Birinci durum oldukça ciddidir. Mikrobun türünün belirlenmesi ve uygun antibiotik tedavisi gerekir. Gerekli durumlarda cerrahi müdehale gereklir.
Diz ağrılarında optimal tedavinin sağlanması için diz hastalıklarının doğru şekilde teşhis edilmesi ve uygun tedavisinin yapılması oldukça önemlidir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.

SIRT AĞRILARI
Sırt ağrıları, bel ağrılarına kıyasla daha az sıklıkla görülür. Bu durum, bel bölgesinin vücudun ağırlığını taşıması ve sırt bölgesine kıyasla daha hareketli olmasından kaynaklanır. Yine disk herniasyonu (fıtıklaşma) sırt bölgesinde mekanik stresin daha az olması nedeniyle, bel bölgesine kıyasla daha az görülür.
Sırt ağrıları değerlendirilirken yaş gruplarına ayrılarak nedenin araştırılması daha uygundur. Çocukluk döneminde sırt ağrılarının en sık nedeni postüraldir, özellikle de skolyoza (omurga eğriliği) bağlıdır. Okul döneminde omurganın doğru kullanılmamasına bağlı olarak kas ve bağ kaynaklı ağrılar ortaya çıkabilir. Yine gençlerde omurgada büyüme plağındaki bozukluklar, sırt ağrılarının nedeni olabilir. Erişkinlerde disk herniasyonu, ankilozan spondilit (kamburluk hastalığı) ve kas kaynaklı ağrılar görülür. Yaşlı bireylerde ise, osteoartrit (kireçlenme), osteoporoz (kemik zayıflığı) ve kanser hastalığına bağlı ağrılara rastlanılır.
Skolyoz omurganın yana eğilmesidir. 10-15 yaş grubundaki kız çocukları yakından takip edilmelidir. Skolyozda en yaygın semptom vücudun simetriğinin bozulmasıdır. Ebeveynlerin ilk fark ettiği bulgu bir omuzun yukarıda olmasıdır. Skolyoz genelikle ağrısızdır. Ancak vakaların yarısından azında kas ağrıları görülür. Tedavide ana prensip eğriliği düzenli aralıkla takip edilerek, eğriliğin hızına ve seviyesine göre yoğun egzersiz programı ve korse tedavisidir. Genellikle, skolyozun ilerleme hızı büyümenin tamamlanmasıyla azalır.
Sırt bölgesinde disk herniasyonu az görülür. Ancak fıtıklaşma durumunda klinik, bel bölgesinde görülen fıtıklaşmalara kıyasla daha şiddetli olabilir. Ağrı, sırt bölgesinde ve göğüs ön duvarına yayılabilir. Bacaklarda güçsüzlük ve eşlik eden yürüme ve denge problemleri ortaya çıkabilir.
Ankilozan spondilitin başlangıcı genellikle sakroiliak (leğen kemik eklemi) eklemlerde olur. Daha sonra yukarı doğru çıkar, omurgadaki eklemleri ve bağları tutarak, omurgada hareket kısıtlığına neden olur. Hastaların en tipik rahatsızlıklığı, gece sabaha yakın ağrı hissidir. Hasta ağrıyı geçirmek için hareket etme ihtiyacı hisseder. Yine, hasta sabah kalktığında bel bölgesinde en az 1 saat süren tutukluk ve ağrı hisseder.
Yaşla birlikte sırt bölgesinde osteoartrit ve osteoporoz (kemik zayıflığı) bağlı ortaya çıkabilir. Bu hastalıkları değerlendirilirken öncelikle postur analizi yapılmalıdır. Erişkin ve yaşlı popülasyonda bu eklem ve kemik hastalıklarına bağlı olarak postür değişir. Daha çok öne eğiklik şeklinde karşımıza çıkar. Bu durum tüm yaş gruplarında sırt ağrısının en sık nedeni olan kas spazmına (kulunç) neden olur. Dolayısıyla erişkin dönemden itibaren sırt kaslarının güçlendirilmesi, bu bölgedeki kaslarının kondisyonunun artırılması gelecekte oluşabilecek ağrıların sıklığını ve şiddetini azaltabilir. Egzersiz tedavisi ile birlikte hem osteartrit ve osteoporoz için uygun ilaç tedavileri de verilmelidir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
AYAK VE AYAK BİLEĞİ AĞRILARI
Ayaklar vücudun ağır işçileri olarak tanımlanır. Araştırmalarda insanların % 60-70’inin ayak ağrılarından yakındığını kanıtlamaktadır. Ayak ağrılarının yaklaşık %90’nının nedeni statik bozukluklardır. Geri kalan kısmı ise travmatik, enfeksiyonlar ve iltihabi romatizmal durumlardır. Ayak ekleminde 26 adet kemik ve bunlarla ilişkili çok sayıda eklem bulunur. Her adım atışımızda bu eklemlere farklı düzeylerde yük biner.
Topuk ağrıları, ayakta sık karşılaşılan bir durumdur. Topuk altında olan ağrının en sık nedeni plantar fasittir (topuk dikeni). Ayak tabanında olan bu zar, topuk kalkışı esnasında ayağın daha sert olmasına ve ayak arkının yeniden oluşmasına yardım eder. Tekrarlayan küçük travmalar, zarın topuk altındaki yapışma bölgesini strese maruz bırakır ve topuk dikeni denen tabloyu ortaya çıkarır. Ayak tabanında çökmesi olan (düz taban) kişiler topuk dikeni için risk altındadır. Obezite ile bu bölgeye binen stres daha da artar. Bu stres zamanla topuk kemiğinde sivrileşmelere neden olur. Röntgende ortaya çıkan bu görünüm nedeniyle bu duruma, topuk dikeni ismi verilir. Hastalar özelikle sabah erken saatlerde topukta şiddetli ağrı hisseder ki, bu durum onun yürümesine bile mani olur. Tedavide özellikle ayak tabanında çöküklüğü ve içe basması belirgin olan hastalarda, ayak tabanı tabanlıklarla desteklenmelidir. Ortası delik topuk yastığı da kullanılmalıdır. İlaç tedavileri (ağrı kesiciler) ve ayak tabanına yönelik enjeksiyonlar (kortizon veya PRP) yapılabilir. Mekanik nedenlerinin yanı sıra, iltihabi romatizmal hastalıklarda topuk dikenine neden olabilir. Bu konuda deneyimli bir hekim tarafında topuk dikenin nedeni ayırt edilmeli ve uygun medikal tedaviler verilmelidir.
Ayak bileği ve ayak parmak hareketlerinde sorumlu çok sayıda tendon ayak bölgesinde bulunur. Bu tendonların yaralanması sonrası tendonun kendisinde ve/veya kılıfında iltihabı durum ortaya çıkabilir. Bu durumda ayağın istirahate alınması ve yüksekte tutulması gerekir. İlk 2-3 gün, 4 saatte bir kez soğuk uygulama yapılmalı ve ağrı kesiciler kullanılmalıdır. Daha sonrasında iyileşmenin sağlanması için sıcak uygulamalar geçilmelidir. Yumuşak dokuda tam iyileşmenin sağlanması için en 4-6 hafta geçmelidir.
Ayak baş parmağı, hem osteoartrit (kireçlenme) hem de GUT hastalığının (zengin hastalığı) tutulum yaptığı eklemler arasındadır. Ayak baş parmağı osteoartritinde yürürken, merdiven çıkarken, yokuş çıkarken ve uzun topuklu ayakkabı giyildiğinde ağrı artar. Tedavide alçak topuklu, uç kısmı geniş ve deri ayakkabılar tercih edilir. Birinci ve ikinci parmak arasına pedler konulabilir. Hafif ağrılı durumlarda lokal ağrı kesici jellerden yararlanılır. GUT hastalığının tanısı konulduktan sonra hastaya gerekli önerilerde bulunulur. Proteinden fakir diyet, alkolden uzak durulması, bol sıvı tüketilmesi ve uygun medikal tedavi alınması tavsiye edilir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
ROMATİZMA VE DİYET (BİTKİSEL TEDAVİLER)
Romatizmal hastalıklarda hasta ve hastalık arasındaki etkileşim büyük olasılıkla genetik ve çevresel faktörler tarafından kontrol edilmektedir. Çevresel faktörlerden biri de beslenme durumudur. Örneğin, aşırı beslenme ve sonucu oluşan obezite, kalça ve diz gibi yük binen eklemlerin osteoartritinin (kireçlenme) nedenlerindendir. Osteoartritli obez hastalarda % 10’luk bir kilo verilmesi, eklem ağrılarını %30-40 oranından azalttığı çalışmalarda gösterilmiştir. Obez erkeklerde gut riski, obez olmayan erkeklerde göre 3 kat daha fazladır.
Romatizmal hastalıklarda kullanılan ilaçların etkinliği ve yan etkileri dikkate alındığında hastaların 2/3’ü tamamlayıcı ya da alternatif tıp tedavi yöntemlerini kullanmaktadır. Fakat bu ürünlerin etki mekanizması teoriye dayanmakta ve etkinliklerini inceleyen bilimsel çalışmaların sonuçları çelişkilidir. Kullanılan bu ürünler arasında yağlar, vitaminler, mineraller, bitkisel ilaçlar ve bitkisel ekstreler vardır.
Avokoda ve soya fasulyesi yağının kıkırdak hücreleri üzerine olumlu etkileri bulunmaktadır. Birkaç çalışmada bu ürünlerden elde edilen ekstrelerin diz ve kalça osteoartritinde orta etki süreli olarak şikayetlerde azalma olabileceği sonucuna varılmıştır. Bu ürünler bir takım Avrupa ülkesinde ilaç olarak reçete edilmekte ve satılmaktadır. Omega-3 çoklu doymamış yağ asitlerinden zengin olan balık yağı desteğinin romatoid artritte kısmi yararlı etkilerinin olduğu yapılan çalışmalarda bildirilmiştir. Uzun dönemdeki etkileri bilinmemektedir. En sık gözlenen yararı hassas eklem sayısında azalmadır.
Oksitatif stres ve inflamasyon (iltihab) arasında güçlü bir ilişki olduğu bilinmektedir. Oksitatif stresi azaltan(antioksidan) özellikleri nedeniyle vitaminlerin romatizmal hastalıklarda yararlı etkileri olabileceği düşünülmüştür. Bu açıdan vitamin C önemli bir kaynaktır. Vitamin C serbest oksijen radikallerinin temizlenmesinde ve inflamasyonun azaltılmasında rol oynar. Kuşburnu, kuşüzümü, biber, brokoli, kivi ve turunçgillerde bol miktarda C vitamini bulunur. Yapılan çalışmalarda vitamin C tüketiminin romatoid artritte bariz bir etkisinin olmadığı, ancak osteoartrit sürecinin olumlu etkilediği tespit edilmiştir. Vitamin E ise çalışmalarda proteinlerin bozulmasını azalttığı, bağ dokusunun güçlendirdiği ve inflamasyonu azalttığı görülmüştür. Osteoartrit tedavisinde vitamin E desteğinin uzun dönemde bir yararının olmadığı gösterilmiştir. Vitamin E içeriği; soya fasulyesi, mısır yağı gibi bitkisel sıvılarda, fıstık, fındık ve cevizde yüksek oranda bulunur. Vitamin D’nin kemik sağlığı için önemi bilinmektedir. Kalsiyum ve vitamin D’nin beraber alınması kalça kırık riskini %20 azaltır. Kemik dışında kas fonksiyonu ve düşmelerin önlenmesi üzerine de faydalı etkileri bulunmaktadır. D vitamini bağışıklık sistemini düzenleyerek romatoid artrit ve sistemik lupus eritamatoz üzerine olumlu etkileri tespit edilmiştir. Ancak bu vitamin takviyesinin, hastalığın ortaya çıkması üzerine bir etkisinin olmadığı düşünülmektedir. Yine vitamin B 6 ve B 12 vitaminleri sinir iyileşmesi ve ağrı üzerine olumlu etkilerinin olduğu bilinmektedir.
Bitkisel ekstrelerin bir kısmının vücuttaki iltihabı azaltıcı etkisi bulunmaktadır. Ananas bitkisinin sapı, olgunlaşmamış meyvelerinden elde edilen bromelain ekstresi, kuşburnu tozu, Güney Afrika bölgesinde yetişen şeytan pençesi olarak adlandırılan bitki ekstresi, Amazon nehri havzasında yetişen kedi pençesi bitkisinin ekstresi, geleneksel Çin tıbbında iltihab kurutucu olarak kullanılan zencefil ekstresi gibi bitkisel ürünlerin eklem iltihabı olan hastalarda ağrı ve fonksiyonlarının üzerine olumlu etkisinin olduğu bazı çalışmalarda gösterilmiştir. Ancak bu çalışmalarda sonuçların bir kısmı çelişkilidir ve etkinliklerini destekleyen kanıtlar sınırlıdır.
Diyetsel modifikasyonlar arasında vejetaryen diyeti ve akdeniz diyetinin romatoid artritte ağrının iyileşmesi yönünde kanıtlar bulunmaktadır. Akdeniz diyeti sebze , meyve, tahıl , baklagiller, balık ve zeytinyağından zengin , kırmızı etten fakir bir diyettir. Doymamış yağ ve antioksidanlarca zengin olduğu için inflamasyona karşı koruyucu olabileceği düşünülmüştür. Yukarıda saydığımız tedavilerin bir kısmı, hastaların ağrı ve fonksiyonları üzerine faydalı etkisi olabilir ancak hastalıkların uzun dönemde vücutta oluşturulduğu yapısal bozukluklar üzerine etkileri bilinmemektedir. Modern tıpta uygulanan ilaç tedavileri ile yapılan araştırmalarda uzun dönemde oluşan bu yapısal bozuklar hakkında daha sağlıklı bilgilere ulaşılabilmektedir. Bu durumdan dolaya uygulanan alternatif tıp ve diyet tedavilerin hastalar üzerinde yapılmış uzun dönem etkilerini araştıran çalışmalara ihtiyaç vardır. İlaç tedavileri, alternatif tıp ve diyet tedavileri hekim kontrolünde yapılmalıdır. Çünkü beraber uygulanan bu tedaviler esnasında istenmeyen bazı komplikasyonlarla karşılaşılabilir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
ROMATİZMA VE İLAÇ TEDAVİSİ
Hareket sisteminde eklem ve eklem çevresindeki problemleri ortadan kaldırmak veya azaltmak amacıyla çeşitli ilaçlar kullanılmaktadır. Hastanın şikâyetlerini azaltmak amacıyla (semptomatik ilaçlar) kullanılan kısa etkili ilaçlar olduğu gibi, bazı kötü seyri olabilen iltihabi romatizmal hastalıklar için uzun etkili ilaçlar kullanılmaktadır. Bu ilaçlar; basit analjezikler, steroid olmayan antiinflamatuvarlar, steroidler, kas gevşeticiler, osteoporoz (kemik zayıflığı) ilaçları, hastalıkları modifiye edebilen uzun etkili ilaçlar, biyolojik tedaviler ve vitamin takviyeleri olarak sınıflandırılabilir.
Basit analjezikler içinde en iyi bilineni parasetamoldur. Kas iskelet sistemi ağrılarında ilk etapta kullanılan ilaçlardandır. Ateş düşürücü etkisi de bulunmaktadır. Erken evre osteoartrit (kireçlenme), ağrılı tüm kas iskelet sistemi bozuklukları, iltihablı romatizmalarda ağrıyı azalmak amacıyla sıklıkla kullanılır. Etki süresi kısa süredir. Yan etki profili diğer ilaçlara kıyasla daha azdır.
Steroid olmayan anti inflamatuvar ilaçlar, hem ağrı kesici hem de iltihap giderici etki yapar. Yaygın kullanımı bulunmaktadır. Asetil salisilik asit’in elde edilmesiyle birlikte yaklaşık 100 yıldır kullanılmaktadır. Türkiyede, tüm ilaç kullanımı içinde %5’lik bir yeri vardır. Çok farklı formları bulunmaktadır. Ağızdan alınabilir, deri üzerine veya kas içine uygulanabilir. Bazının etki süresi ve iltihabı giderici özellikleri birbirinden farklıdır. En belirgin yan etkileri midede, böbrekte ve karaciğerde gösterir. Kabızlık yapabilir. Mide şikâyeti olan kişilerde, hamilelerde ve çoklu ilaç kullanımı olanlarda dikkatli kullanılmaktadır. İltihabi vücut bölgesinde iltihabı azaltırken, vücudun diğer sağlıklı hücrelerine de zarar verilebilir.
Kas gevşetciler, özellikle ağrılı kas spazmlarında kullanılır. Diğer ağrı kesicilere kıyasla etkilerini daha geç gösterirler. Günlük kullanım şekilleri farklılık gösterir. En önemli yan etkisi sedasyon yapmasıdır. Yanı sıra ishal yapabilir. Dikkat gerektiren iş ile meşgul olan kişiler kas gevşetici ilaçlar kullanırken dikkatli olmalıdırlar. Kas gevşeticiler uzun süre kullanılmamalıdır.
Steroidler(kortizon), iltihabı romatizmal hastalarda hekimler için can simiti gibi vazife görür. İltihabı baskılama etkisi diğer ağrı kesici ilaçlara kıyasla yaklaşık 30 kat daha çok güçlüdür. Etkisi hızlı başlar. Ancak yan etki problemleri nedeniyle diğer ağrı kesicilere kıyasla sadece hekim kontrolünde kullanılmalıdır. Özellikle, şeker ve tansiyon hastaları bu ilacı hekiminin tavsiyeleri doğrultusunda ve tarif edildiği şekilde dikkatli kullanmalıdır. Vücuttaki yaygını evimizde çıkan bir yangına benzetebiliriz. Bu durumda yaygına müdahale eden itfayeciler evdeki diğer eşyalarının zarar görmesine veya ıslanmasını dikkate almazlar. Steroid kullanımı bu duruma benzetilebilir. Steroidler normal şartlarda vücutta üretilir. Kullanırken vücutta steroid üretim ritmine göre verilirse yan etki profili en aza indirilir. İhtiyaca göre mümkün olduğu en kısa sürede steroid dozu azaltılarak kesilmelidir.
Osteoporoz tedavisinde kullanılan ilaçları, kalsiyum ve D vitamini preparatları, kemik yıkımı azaltan ve kemik yapımını arttıran ilaçlar olarak sınıflandırabiliriz. Hangi ilaçın kullanılacağı tespit edilen kemik zayıflığı düzeyi belirlemektedir. En temel tedavi kalsiyum ve D vitamini takviyeleridir. Diğer tedaviler içinde en sık kullanılanlar ise kemik yıkımını durduran ilaçlardır. Bu ilaçlar yavaş etkili ilaçlardır ve etkilerini aylar içerisinde gösterirler. Bunlar içinde en sık kullanılanlar bisfosfanatlardır. En sık yan etki ağızdan alındığında ortaya çıkan mide bağırsak sistemi sorunlarıdır. Hasta bu ilaçları aç iken almalı ve en az 30 dakika ayakta veya oturur pozisyonda kalmalıdır.
İltihabı romatizmal ilaçlara arasında en sık kullanılanlar metotreksat, hidroksiklorokin, sulfasalazin, lenflunamid ve biyolojik tedavileridir. Bu ilaçlar, hastalığın seyrini değiştirebilen, ancak yavaş etki gösteren ilaçlardır. Bu ilaçlar etkilerini bağışıklık sistemini düzenleyerek gösterirler. Bazıları immum sistemi baskılayabilir. Verem, kanser ve bazı mikroorganizmalar için risk oluşturabilirler. Bu ilaçlar verilmeden önce risk teşkil eden hastalarda, bir takım tetkikler yapılarak bu mikroorganizmalar ve kanser açısından taranmalıdır. Belli aralıklarla rutin kan testleri yapılıp, ilaç toksitesi araştırılmalıdır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
FİZİK TEDAVİ UYGULAMALARI
Fizik tedavi, fizik vasıtaların(ısı, elektrik, ses dalgaları gibi) tedavi amacıyla kullanılması prensibine dayanır. Burada amaç yumuşak dokuda meydana gelen ödemi ve inflamasyonu kontrol altına alarak, iyileşme sürecine katkı sağlamaktır. Bu amaçla erken dönemde ödem azaltıcı (soğuk uygulamalar gibi), uzun dönemde iyileşmeyi kolaylaştıran (genellikle ısı tedavisi) uygulamalarından faydalanılır. Soğuk tedavi ile damarlar daralır, kanlanma azalır ve erken dönemde ödemin zarar verici düzeye ulaşması engellenir. Ödemin uzun sürmesi sonucu bu bölgede dokularda hasar oluşturan enzimler salınır. Isı tedavisi ile hücre membranlarının geçirgenliği artar, damarlar genişler, dokularda metabolizma hızlanır ve enzimler daha aktif bir hal alarak dokuların yeniden yapılanması sağlanır. Tedaviye, hastanın mevcut durumu değerlendirilerek karar verilir. Genel olarak bir fizik tedavi uygulaması yaklaşık 1 saat kadar zaman alır. İlk olarak ilişkili bölgeye yüzeyel ısı tedavisi uygulanır. Bunlar sıcak havlular, sıcak su torbaları ve Ultraviyole ışınlar kullanılarak yapılır. Sonrasında elektirik akımları veya derin ısı yöntemleri (Ultrason-ses dalgası, kısa dalga-elektromanyetik) kullanılır. Tedavi planlanan bölgenin ısı tedavisi ile esnekliği arttırıldığı dönemde ise egzersiz tedavisine geçilir. Bu dönemde masaj ve manipülasyon (itme veya çekme aktiviteleri) yapılabilir. Yine, yumuşak dokuların iyileşmesini hızlandırmak için lazer tedavisi ve bağ dokusunda olan kalsifikasyonlar (taş) için ESWT uygulanabilir.
Fizik tedavi uygulamaları uygun şekilde yapılabilmesi için bazı koşullar gerekir. Öncelikle hastanın bilinç durumu yeterli düzeyde olmalıdır. Tedavi uygulanacak bölgede açık yara, enfeksiyon veya kanama durumu olmamalıdır. Kalp pili olanlara fizik tedavi uygulanırken dikkatli olunmalıdır. Hamilelerde uygulanmamalıdır. İleri düzeyde organ yetmezliği olanlarda fizik tedavi uygulamalarından mümkün olduğunca kaçınılmalıdır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
KAPLICA TEDAVİSİ VE ŞİFALI SULAR
Kaplıca (Balneoterapi) tedavisi; doğal enerji kaynaklarından sıcak maden suyunun, gazın ve çamurun, kaynağın çıktığı yöreye özgü iklim koşulları ile bütünleştiği bir tedavi sistemidir. Termal ve mineralli suların dinlenme ve sağlık amaçlı kullanımı insanlık tarihi ile yaşıttır. Türkler, Anadolu'ya geldiklerinde "Çerge" (buhar banyosu) geleneğini burada karşılaştıkları Roma banyosu ile uyumlaştırarak "Türk Hamamı" kullanımını geliştirdiler.
Ülkemiz, tam bir şifalı su cennetidir. Yaklaşık 1500 civarında şifalı su kaynağına sahip bulunmaktayız. Oluşumuna göre şifalı sular iki grupta incelenir. Birinci grup sular(soğuk); yağmur, kar şeklinde yağan sular toprağın altında inerler, burada bazı fiziksel ve kimyasal değişikliğe uğrarlar ve şifalı özelliği kazanır. Yaylalar gibi yüksek rakımlarda karşılaştığımız çok sayıda soğuk sular bu gruptandır. İkinci grup sular (termal); yağan sulardan farklı olarak toprağın derinliklerinden, farklı fiziksel ve kimyasal yöntemlerle oluşurlar. Şifalı sular derinliklerden geldiği için sıcaktır. Bu suların oluşması için yer küre hareketleri yani depremler önemli bir rol oynar. Ülkemizde, Marmara, Ege, İç Anadolu gibi deprem bölgelerinde çok sayıda termal su kaynakları bulunmaktadır.
Termal sular, ısıları 20ºC den fazla olan bileşiminde az miktarda maden ve tuz bulunan şifalı sulardır. Doğal sıcaklığı 20ºC üzerinde olan çözünmüş olarak 1 gr/lt’nin üzerinde mineral içerenlere termomineralli sular denir. Sıcak sular ve çıktıkları yerlere "ılıca" denir. Ilıcalara, amaca uygun tesisler ve hamamlar yapılması ile "kapalı ılıca" diye isimlendirilmiştir. Sonradan da "kaplıca" sözcüğü gelişmiştir. Ülkemizde kaplıca tesisleri belediyeler, üniversiteler ve özel, bünyesinde faaliyet göstermektedir.
Kaplıca tedavisinde suyun kimyasal özelikleri (içerdiği mineral ve gazlar) ön plandadır. Kaplıca tesislerinin bir kısmında sıcak su tedavilerinin yanı sıra, fizik tedavi uygulamaları da yapılmaktadır. Bu durum kaplıca kürünün verimliğini arttırmaktadır. İdeal bir kaplıca kürü 15-20 seanstan oluşur. Günlük banyo süresi yaklaşık 20 dakika civarındadır. Bu kürler, kaplıca tesisindeki bir hekim tarafından, hastalar değerlendirilerek planlanmalıdır. Ülkemizde belli standartlarda, sağlık bakanlığı tarafından onay verilmiş kaplıca yönetmeliğine uygun yaklaşık 200 civarında kaplıca bulunmaktadır.
Kaplıca tedavisinin amacı, genel durumu düzeltmek, vücut direncini artırmak, hastanın şikayetlerini azaltmak, kalıcı hasarları önlemek, özetle sağlıklı yaşamı sürdürmektir. Kaplıca tesislerin birbirine belirgin üstünlükleri yoktur. Tuzlu suların ağrı kesici özelliği ön planda iken, kükürtlü sular iltihabi durumlarda faydalıdır. Önemli olan kaplıca gitmemesi gereken hastaların tespit edilmesidir. Ateşli hastalık geçirenler, iltihaplı romatizmal hastalıkları bulunan hastaların alevlenme dönemlerinde, operasyon geçirmiş ve henüz yarası kapanmamış hastalar, kanamalı hastalıkları olanlar, kanser ve tüberküloz hastaları, hamile bayanlar (ilk 3 ay), ileri karaciğer hastalığı olanlar kaplıcaya gitmemelidir. Kaplıca kürü, kaplıca tedavisi konusunda deneyimli bir hekim tarafından kimlerin bu tedavi için uygun olduğu belirlenmelidir. Sağlıklı her birey, mevcut durumunu korumak amacıyla kaplıca tedavisinden yararlanabilir. Kaplıca tedavisinden faydalanmak için hasta olmayı beklemek doğru bir yaklaşım değildir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
KAS SPAZMLARI (KULUNÇ)
Hareket etmemizi ve ayakta durmamızı sağlayan yaklaşık 600 civarında kas bulunur. Bir adım atma esnasında yaklaşık 200 kasın hareket etmesi gerekir. Bu işlevleri esnasında kasın içindeki fibriller düzenli ve koordineli olarak kasılıp gevşeme fonksiyonunu yapar. Kasılan kas gevşeme fonksiyonu yapamaz ise, buna kas spazmı denir. Hastada bu durum ağrı ve kasını hareket ettirmemeyle sonuçlanır. Yapılan çalışmalarda kulunç sıklığının 30-49 yaşları arasında daha çok kadınlarda olduğu, ayrıca en çok tutulan bölgenin ise baş-boyun, omuz ve bel bölgesi olduğu gösterilmiştir. Genellikle uzun dönemde kasın kötü kullanımının ve düzenli ezgersiz yapılmamasının sonucu olur. Olayın kronikleştiği dönemde kasta, yumru benzeri yapılar hissedilir. Bu yumruların hissedildiği bölgeler kasın en hassas olduğu yere denk gelir ve bunlara tetik nokta denir.
Tetik noktaların gelişmesinde travmalar ve kaslar üzerinde aşırı yüklenme vazgeçilmez iki faktördür. Tetik noktaya bastırılması ile ağrı, hem tetik nokta üzerinde hem de ilişkili bölgelerde yansıyan ağrı olarak hissedilebilir. İlerleyen dönemlerde etkileyen kaslarda güçsüzlük, uyuşukluk hissi ve yorgunluk belirtileri ortaya çıkabilir. Baş ve boyun bölgesindeki kas spazmlarında kulakta dolgunluk, dengesizlik, baş dönmesi ve çınlama belirtileri görülebilir. Bel ve boyun bölgesindeki kas spazmları disk herniasyonları (fıtıklar) ile birlikte olabileceği gibi tek olarak da görülebilir. Bu durum iyi bir muayene ile ayırt edilebilir. Böylelikle gereksiz fıtık ameliyatlarının önüne geçilebilir. Kas spazlarında, bacak kısalığı, zayıf postür, uzun süreli hareketsiz kalınması gibi mekanik streslerin yaptığı kas yüklenmelerinin büyük rolü olduğu gibi, vitamin ve mineral yetersizliği, metabolik hastalıklar (diyabet, guatr, böbrek rahatsızlığı gibi) ve enfeksiyöz hastalıkların da rolü olduğu belirtilmektedir.
Kas spazmı (kulunç), ağrı ve spazm kısır döngüsü içinde ortaya çıkar. Tedavi, bu refleks arkını bir yerden kırmak ve tetik noktaların ortadan kaldırılması esasına dayanır. Bu amaçla tetik noktaya lokal anestezik madde enjekte etmek bu kısır döngüyü kırabilir. Yine erken dönemde yapılacak soğuk sprey veya buz uygulaması ağrının rahatlamasını ağlar. Özellikle kasın uzun ekseni boyunca germeye maruz bırakılması, ağrıyı azaltarak spazmın çözülmesini sağlar. Germe işlemine en az 15-20 sn boyunca devam edilmelidir. Yanı sıra, şiddetli ağrı durumlarında ağrı kesici ve kas gevşetici ilaçlardan, jel veya ağızdan alınarak kullanılabilir. Bu dönemde fizik tedavi uygulamalarından yararlanılabilir. Bazı şiddetli kuluncu olan hastalar botulinum (botoks) toksininden fayda görürler. Hastalar, ağrısız dönemlerde tekrarları önlemek amacıyla düzenli beslenmeye ve spesifik ezgzersiz programlarına uymalıdır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.

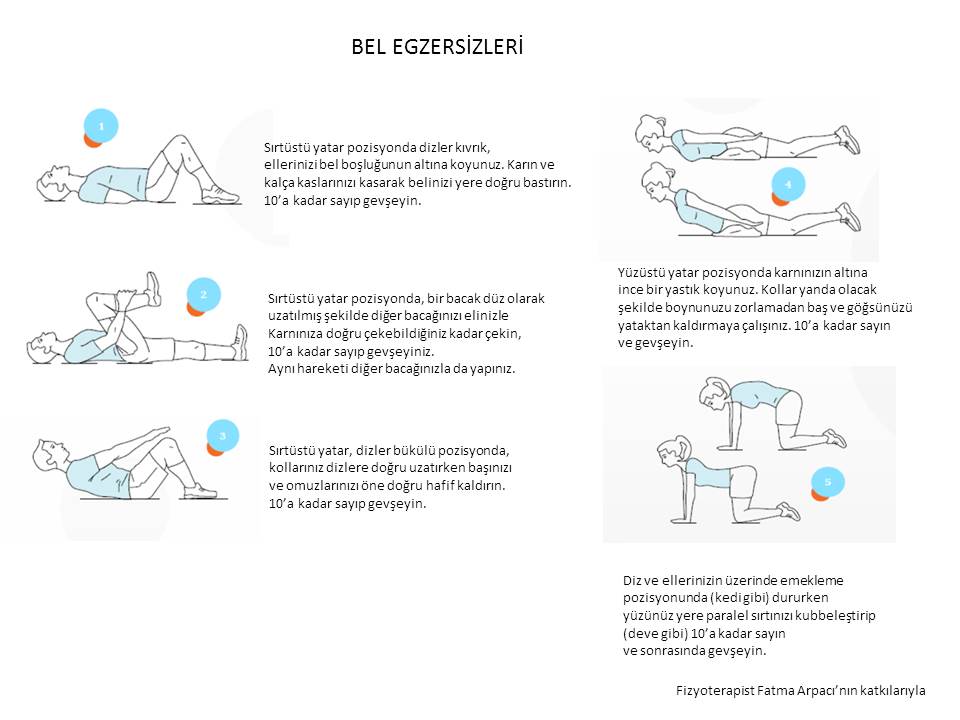
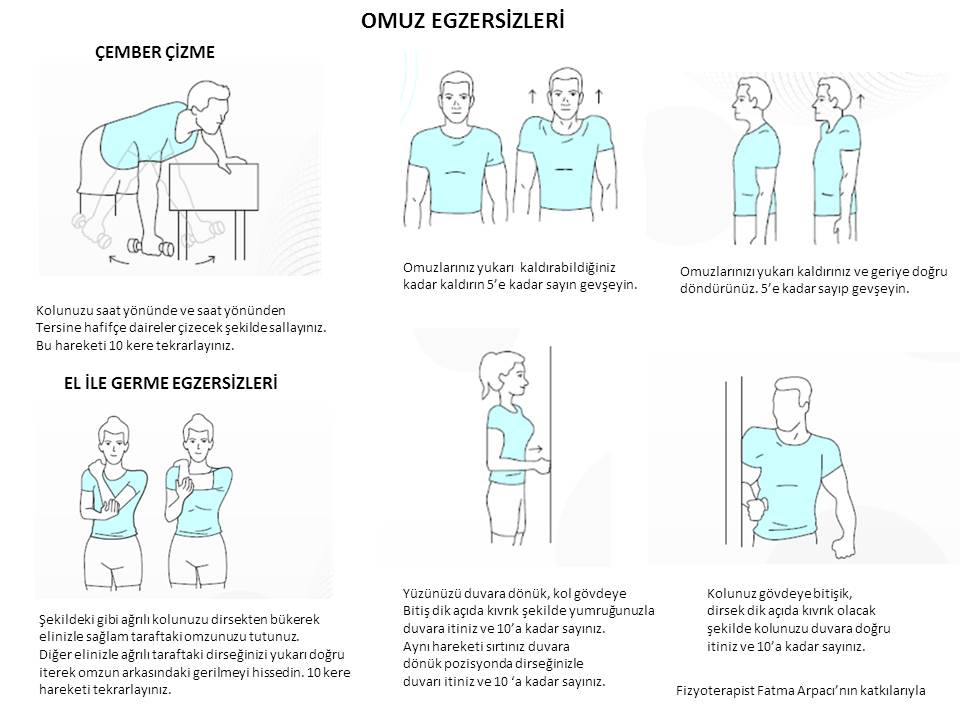
İDEAL EGZERSİZ NASIL YAPILIR ?
Egzersiz tedavisi kişiye özeldir. Bireyin yaşına, genel sağlık duruma ve fiziksel durumuna göre düzenlenmelidir. Genel olarak 40 yaşın altında kuvvetlendirme egzersizleri yapılabilirken, bu yaş grubun üzerindeki bireylerde fiziksel kondisyonu arttıracak aerobik egzersizler daha uygundur. Egzersiz programı hekim tarafından düzenlenmelidir. İdeal egzersiz programı haftada 2-3 kez en az 30 dakika yapılmalıdır. İdeal kiloya ulaşmak amacıyla yapılan egzersizler 20 dakikanın altında olmamalıdır. Çünkü kısa süreli yapılan egzersizlerde kan şekeri harcanır. 30 dakika üzerinde en az bir ay süren egzersizlerde vücutta yağ dokusu kullanılmaya başlar.
Bel, sırt ve diz ağrıları için yapılacak en ideal egzersiz yavaş tempoda yürüyüştür. Bu tarz egzersizlere aerobik egzersizler denir. Aerobik egzersiz, büyük kas gruplarını kullanan ve kalp atış hızının artmasına neden olan aktivitelerdir. Dolayısıyla, bu tip egzersizler kalp ve kaslarımız için oldukça faydalıdır. Egzersizler uygun düz zeminde, uygun kıyafetler ve yumuşak tabanlı ayakkabılarla yapılmalıdır. Yürüyüş zamanının süresi ilk dönemde kısa tutulmalıdır. Zamanla süre arttırılır. Bel ve diz ağrıları olan hastada yürüyüş aktivitesi 2-3 km/saat hızda yapılmalıdır. Yürürken konuşulabilmek önemlidir. Kişi konuşamayacak şekilde nefes nefese kalmamalıdır. Yürüyen kişi yorulursa muhakkak dinlenmelidir. Postür iyi olmalıdır; baş öne eğik olmamalı, omuzlar gevşetilmeli ve yürüyüş esnasında kollar doğal olarak sallanmalıdır. Egzersiz esnasında veya egzersiz sonrası bir saat süren ağrılı durumlarda egzersizin yoğunluğu azaltılmalıdır. Aerobik egzersiz programlarının birçok kronik hastalık üzerine, kardiyovasküler hastalıklara, yüksek kan basıncına, glikoz ve insülin metabolizması bozukluklarına, diyabete, kemik erimesine, ağrıya ve bağışıklık sistemi üzerine yararlı etkileri vardır.
Bir diğer egzersiz programı da kuvvetlendirme egzersizleridir. Bunlar daha çok spesifik vücut bölgelerine yapılır. Belli bir kas grubunu ve eklemi korumak amaçlı uygulanır. Önce ısınma egzersizleri yapılmalıdır. Kuvvetlenme egzersizleri haftada 1-3 kez yapılabilir. Süre, kişinin performansına göre tedricen artırılır. Nihai hedef 20-30 dakika olabilir. Her egzersiz 8-15 (1 set) tekrar yapılmalıdır. Bu tekrarlar 1-2 set şeklinde yapılabilir. Her set sonunda 2-3 dakika dinlenmek önemlidir. Yaşlı yetişkin elindeki ağırlığı 10 kez kaldıramazsa bu ağırlık fazla demektir, daha hafif bir ağırlığa geçilmelidir. Eğer kişi her egzersizi 15 tekrarla rahatça yapabiliyorsa, daha ağır bir ağırlık seçilebilir. Ağırlık 2-3 saniyede kaldırmalı, 3-4 saniyede indirilmelidir. Ağırlığı kaldırırken nefes verilmeli, indirirken nefes alınmalıdır. Bu tip egzersizler yapılırken çeşitli ağırlıklardan (dambıl gibi) veya eşyalardan yararlanılabilir. Kuvvetlendirme egzersizlerin başlangıcında ve sonrasında germe yapılmalıdır. Germe, ağrı ve yaralanmayı önleyebilir. Germe egzersizlerinin yaşlı bireylere ihtiyaç duydukları ve yapmayı sevdikleri şeyleri yapabilmeleri için daha fazla hareket olanağı sağladığı düşünülmektedir. Esnetilen kas grubu 15-30 saniye boyunca gerilmelidir. Germe egzersizi ağrıya neden olmamalıdır. Eğer kaslarda veya eklemde ağrı oluyorsa bu germenin yanlış yapıldığını (örneğin hızlı veya şiddetli) gösterir. Bu durumda esneme egzersizini düzeyi azaltılmalıdır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
TROMBOSİT ZENGİN PLAZMA (PRP) TEDAVİSİ
Trombosit açısından zengin plazma (PRP) ile kas-iskelet sistemi hastalıkları üzerinde yapılan çalışmalardaki klinik veriler umut vericidir. Trombosit (kan pıhtılaşmasını sağlar) açısından zengin plazma (PRP), bireyin kendi kanının çeşitli işlemlere tabi tutulup ayrıştırılarak elde edilir. Elde edilen bu sıvı yoğun miktarda trombosit içerir. PRP uygulamasının etkinliğinin mekanizması tam olarak aydınlatılamamıştır ve hastalıklara bağlı olarak etkinliği değişkenlik gösterebilir. Genel olarak PRP yan etki yönünden güvenli bir tedavi yöntemidir.
Normal insan kanında trombosit sayısı 150.000 ila 350.000/mL arasında değişir. Trombositlerde bulunan alfa granülleri büyüme faktörleri içerir. Trombositten zengin sıvı vücudun doğal iyileşme sürecini artırmak için hasarlı bölgeye uygulanır.PRP aynı zamanda neovaskülarizasyonu (yeni damarlanmayı) da teşvik edebilir. Bu da hücrelerin yaralanan dokuyu yeniden üretmesi için gereken kan akışını ve besin maddelerini sağlar. Aynı zamanda bu bölgeye yeni hücreler getirebilir ve hasarlı dokudaki kalıntıları temizleyebilir.
PRP, günümüzde genellikle trombositten zenginleştirilmiş olarak uygulanmaktadır. PRP tipik olarak ayrıca lökosit (bağışıklık hücreleri) zengini PRP (LR-PRP) preparatı olarak da elde edilebilir. Günümüzde yapılan araştırmalar, kanın lökositlerle birlikte ayrıştırılarak yapılan PRP uygulamalarının daha etkili oluğunu savunmaktadır. Her ikisinin de özellikle kronik tendinopati (tendon) hastalıklarında etkili olduğu düşünülmektedir. Şu anda piyasada 16'dan fazla ticari PRP sistemi mevcuttur ve maliyetleri farklılık gösterir. PRP toplama ve hazırlama protokolünde biraz çeşitlilik vardır. Genellikle, tam kan toplanır ve antikoagülan (pıhtılaşma önleyici) faktör ilave edilir. Uygulanacak bölgeye lokal anestezi yapılır. PRP işlemi ağrılı bir işlemdir. Hazırlanan sıvı materyali ilişkili bölgeye uygulanır. İlk 2-3 gün soğuk uygulama yapılır ve herhangi bir ağrı kesici kullanılmaz. Bu uygulama, hekim tarafından belirlenen sıklıkla tekrarlanabilir.
Klinik çalışmalar, diğer tedaviler ile istenilen sonuca ulaşılamayan lateral epikondilit (tenisçi dirseği) hastalarında PRP'yi değerlendirilmiştir. PRP ile yapılan çalışmalarda, lateral epikondilit semptomlarının uzun süre rahatladığı ve bu nedenle daha sürdürülebilir bir tedavi etkisinin olduğu sonucuna varılmıştır.
Eklem içi LP-PRP enjeksiyonu güvenlidir ve diz osteoartrit (kireçlenme) hastalığının ağrı semptomlarını yaklaşık 6 ay boyunca azalttığı görülmüştür. Ancak hastalığın ana problemi olan kıkırdak aşınması üzerine olumlu etkileri tam olarak gösterilememiştir. Genel olarak, sınırlı veri olmasına rağmen, kalça OA (kireçlenme) için eklem içi PRP enjeksiyonun güvenli olduğu ve ağrı azaltmada ve ölçülen fonksiyonlarda bir miktar etkinliğe sahip olduğu rapor edilmiştir. Bu araştırmalarda genellikle eklem içine uygulanan diğer osteartrit ilaçları (hyalünorik asit ve kortizon) ile kıyaslanmıştır. Genel olarak PRP tedavileri diğer uygulamalara kıyasla daha genç hasta gruplarında etkili olduğu düşünülmektedir.
Patellar tendinopati (ön diz ağrısı) ve plantar fasit (topuk dikeni) hastalıklarında PRP enjeksiyonları için yüksek kalitede kanıt bulunmamakla birlikte, tedavide başvurulabileceği ifade edilmektedir. Yine , omuz bölgesinde kas yaralanmalarında, dizde ön çapraz bağ yaralanmalarında ve aşil tendon hasarında uygulanabileceğine ait düşük düzeyde kanıtlar bulunmaktadır. Bu tedavilerin etkinliğini araştırmak için daha fazla çalışmaya ihtiyaç vardır. Her ne kadar yapılmış olan ön çalışmalar, PPP'nin yumuşak doku problemleri için umut verebileceğini düşündürse de, bunu doğrulamak için daha geniş çaplı, uygulama şekillerinin daha iyi tespit edildiği klinik çalışmalar gereklidir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
GUT (ZENGİN HASTALIĞI)
Gut hastalığı, halk arasında zengin hastalığı olarak bilinir. Osmanlı döneminde ve daha eski çağlarda padişahlarda ve krallarda görülmesi nedeniyle zengin hastalığı olarak isimlendirilir. Erkeklerde 40 yaşın üzerinde en sık görülen iltihabi romatizmal hastalıktır. Bu hastalığın genetik potansiyeli bulunmaktadır. En önemli tedavisi ise iyi beslenmedir. Aşırı miktarda kırmızı et, sakatat ve alkol tüketimi kanda ürik asit miktarını arttırır. Kanda ürik asitin yükselmesi (hiperürisemi) ile karakterizedir. Ürik asit vücutta metabolik olaylar sonucu ortaya çıkabileceği gibi aşırı miktarda pürinden zengin diyet sonrasında da görülebilir. Ürik asit ortalama olarak 7 mg/dl üzerindeki değerlerde eklemlerde monosodyum ürat kristalleri olarak birikim yapar. Bu monekül, eklemlerde ve çevresinde iltihabı tetiklemektedir. Hiperürisemiye zemin hazırlayan bazı durumlar vardır. Bunlar arasında travma, cerrahi girişimler, bazı ilaçlar, obezite ve alkol tüketimi sayılabilir.
Hastalık ayak eklemlerinde özellikle de ayak baş parmağında başlar. Gece ağrısı tipiktir. Olay genellikle aşırı pürinden zengin beslenme, alkol kullanımı ve travma sonrası başlar. Hastalar ağrıyı çok şiddetli olarak tarifler. Eklem üzeri kızarık ve şiştir. Hastalar ekleme dokunulmasından bile rahatsızlık duyarlar. Çoğu zaman bu ağrıdan dolayı acil servislere başvururlar. Eklem tutulumu ataklar şeklindedir. Kısa zaman içinde kendini sınırlar ve iyileşir. Ancak zamanla sıklığı artabilir ve kalıcı bir hal alarak eklemlerde fonksiyon bozukluklarına neden olur. Gut hastalığının eklemlerden sonra en çok zarar verdiği organ böbreklerdir. Eklem tutulumlarının sıklığı ve şiddeti arttıkça hiperürisemi böbrek fonksiyonlarını olumsuz etkiler. İlerleyen dönemlerde ürik asit taşlarına da neden olur.
Gut hastalığının tedavisi diyet, bol sıvı alınması (günde 2-3 litre), alkolden uzak durulması ve düzenli egzersizdir. Eklem tutulumunda istirahat, soğuk uygulama ve ilaç tedavilerinden yararlanılır. Atakları önlemek amacıyla hastanın düzenli ilaç kullanması gerekebilir. Diyette hasta pürin içeren yiyeceklerden (kırmızı et, sakatat, kabuklu deniz ürünleri, balık) uzak durulmalı ve tek öğünde aşırı tüketilmemelidir (örneğin; bir günde 2-3 adet köfte veya 1 avuç içi miktarında et). Et tüketiminde az yağlı olanlar tercih edilmeli ve beraberinde yoğurt gibi besinler tüketilmelidir. Kiraz, çilek, yaban mersini gibi yiyecekler ve kabak, salatalık gibi bol su içeren sebzeler kandaki ürik asit dengesinin sağlanmasına yardımcı olur. Ambalajlı, karbonhidratlı ve tam yağlı yiyeceklerden uzak durulmalıdır. Hasta hafif yürüyüşleri ve hafif sporları günlük yaşantısından eksik etmemelidir (Haftada 2 kez 45 dakika).
Ürik asit miktarı diyetle kontrol altına alınamayan hastalarda, kandaki ürik asit miktarını düşüren ilaçlar kullanılır. Yine eklem tutulumu olan hastalar, ağrı kesicilerden, kortizon ve kolsişin tedavisinden fayda görürler. Bu tedavilerin devamlılığına, düzenli kan testleri ve fizik muayene ile hekim tarafından karar verilmelidir. Bu tedavilerle kontrol alınamayan hastalarda ileri medikal tedavilerden yararlanılır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
BOTOKS
Botoks (Botilinum toksini), klostiridyum isimli bir mikroorganizmadan elde edilen bir ilaçtır. Botoks kontrakte (kasılmış) kasın gerginliğini azalttır. Etkisini kasın kasılmasını sağlayan sinirin fonksiyonlarını bozarak yapar. Böylelikle aşırı kasılmalar azaltılmış olur. Bu etki 3-6 ay boyunca sürer. Enjeksiyon bölgesinde uyuşukluk hissi, güçsüzlük ve şişlik en yaygın yan etkileridir. İnmeli ve serebral falsili hastalarda kasların aşırı gerginliğini azaltmak amacıyla uygulanır. Bu hastalarda beyin dokusunda oluşan hasar sonucu, refleks olarak kaslarda istemsiz bir kasılma ortaya çıkar. Kasılmalar hastanın hareketini zorlaştırır. Hasta kaslarını kontrol edemediği için rehabilitasyon uygulamaları olumsuz etkilenir. Bazen kasılmalar o kadar şiddetli olur ki, yatak yaralarına neden olabilir.
Çocuklar ve erişkinler, beyin dokusu hasarına farklı yanıtlar verir. Çocuklar ortaya çıkan felç tablosuna daha iyi yanıt verirler. Ancak uzun süre kasılmış olan kasın büyümesi yavaşlar, kısalan kas eklemlerde şekil bozukluklarına neden olur. Bu durum günlük yaşam aktivelerini özellikle de yürümeyi olumsuz etkiler. Kasılmalar yaygın ise ilaçlardan yararlanılır, ancak bölgesel ise botoks uygulaması için idealdir. Botoks kasın gevşemesini sağlar, cihaz kullanımını kolaylaştırır ve egzersizlerin yapılmasına olanak sağlar. Uygulamalar Ultrasonografi ve EMG eşliğinde yapılmalıdır. EMG eşliğinde yapmak hasta için ağrılıdır. Ultrasonografi eşliğinde yapılması daha pratik ve konforludur. Botoks gerekli olduğu durumlarda en az 3 ay sonra uygulanmalıdır. Bazı hastalar birkaç enjeksiyon sonrası tekrar enjeksiyona ihtiyaç duymazlar. Genellikle 10 yaşına kadar, ihtiyaç duyulduğunda bu enjeksiyonlar yapılabilir. Çok sayıda yapılan enjeksiyonlarda, ilacın etkisinde azalma görülebilir.
Erişkinlerde inme sonrası iyileşme süreci çocuklardan biraz farklılık gösterir. İyileşme ilk 3 ay ile 1 yıl içinde en fazladır. Rehabilitasyonun yoğun uygulandığı bu dönemde, egzersizlerin daha iyi yapılması için refleks olarak kasılmış kaslara botoks uygulanabilir. Araştırmalarda botoks uygulanmış ve fizik tedavi almış hastaların iyileşme sonuçlarının daha iyi olduğu görülmüştür. Hem inme hem hem de serebral falsi’in tedavisi, konunun uzmanları tarafında düzenlenmelidir. Aksi takdirde olumsuz sonuçlarla karşılaşılabilir. Her hasta botoks tedavisi için uygun değildir.
İnme ve serebral falsi dışında baş boyun bölgesi istemsiz kasılmalarda botoks yapılabilir. Tortikolis ( boyunda eğrilik) hastalığında botoks uygulamaları oldukça yararlıdır. Yine boyun bölgesi inatçı kulunç ve migren tedavisinde botoks enjeksiyonları faydalıdır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
ROMATOİD ARTRİT VE ANKİLOZAN SPONDİLİTTE BİYOLOJİK TEDAVİLER
İltihabi romatizma hastalıkların tedavisinde tüm dünyada olduğu gibi ülkemizde de basamak tedavisi uygulanır. Öncelikli olarak hastalığın, hastada oluşturabileceği hasar hakkında risk analizi oluşturulur. Bunlar prognostik faktörler olarak adlandırılır. Erken dönemde steroid tedavisi, ağrı kesici ve hastalık üzerinde yavaş etkisi olan ilaçlar, tekli veya kombinasyon şeklinde kullanılır. Hastalığı erken dönemde kontrol altına almak için steroid (kortizon) tedavisi çok önemlidir. Hastaların şikayetleri birkaç gün içinde azaltabilir. Ancak çoğu bu ilaçları yan etkiler nedeniyle kullanmak istemezler. Burada karar yetkisi hekimde olmalıdır. Çünkü vücutta oluşmuş olan iltihabı süreç steroidten daha fazla zarar verebilir. Hekim kullanılması gerekli minumum süreyi ve dozu düzenlemelidir. Steroiler vücuttu üretilen hormonlar olduklarından dolayı, vücutun steroid üretim ritmine göre uygulanmalıdır. böylelikle yan etkiler en az düzeye indirilir. sabahları erken saatler verilir. Steroidler, hastalık üzerine yavaş etkisi olan ilaçlar etkilerini ortaya çıkması için zemin hazırlar. Bu tedavilerle romatoid artrit hastaların % 30-40’unu kontrol altına alınabilir.
Bu tedavilerle en az altı ay takip edilen ancak istenilen sonuçlara ulaşılmayan hastalar biyolojik tedaviler verilir. Biyolojik tedavilerin (anti TNF, tosiluzumab, abatesept, rituksimab gibi) amacı bağ dokusunda iltihab dokusundan üretilen çeşitli hücresel sinyallerin etkisini ortadan kaldırmaktır. Bu ilaçlar Romatoid artrit ve Ankilozan spondilit (kamburluk hastalığı) tedavisinde, bu hastalıklara özgü farklılık göstererek kullanılır. Bu hastalıkların nasıl oluştuğu tam olarak aydınlatılamamıştır. Ancak bu hastalıklarda bağışıklık sistemi ile ilgili bir bozukluğun üzerine genetik ve çevresel faktörlerin etkili olduğu düşünülmektedir. Genetik yatkınlığı olan bireylerde geçirdikleri enfeksiyonlar ve bunlara ait yıkım ürünleri bağışıklık sistemi tarafından tanınır ve hastalığın tetiğini çeker. Sigara içmek ve yanlış beslenme bağışıklık sisteminin bozulmasına yol açabilir. Hatta bu durumda bağışık hücreleri vücudun kendi hücrelerinin yapısına da saldırabilir. Biyolojik tedaviler bozulmuş bağışıklık sistemi tarafından oluşturulan sinyalleri etkisiz hale getirerek, iltihabın sınırlı düzeyde kalmasına sağlar. Vücudumuzu bir ülkeye benzetirsek eğer, ülkenin herhangi bir yerinde oluşan bir isyanı baskılamak amacıyla, teröristlerin haberleşme ağına müdahele etmeye benzetebilir. Bu ilaçlar çoğu zaman problemi tam olarak ortadan kaldıramaz. Ancak yeni araştırmalar sonucunda ankilozan spondilitte kamburluk oluşumunu erken dönemde ve uzun sure kullanıldığında azalttığı görülmüştür. Yine romatoid artritte yeni oluşabilecek eklem hasarını azalttığı gösterilmiştir. Bu tarz ilaçları kullanılması için bazı prosedürler oluşturulmuştur. Özellikle hastalar verem, hepatik ve kanser taramasına tabi tutulurlar. aratırmalarda bu ilaçları kullanan az sayıda hastada bu riskleri arttırdığı tespit edilmiştir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
TOPUK DİKENİ (PLANTAR FASİİT)
Plantar fasya, ayak tabanında bulunan ve topuk kemiğine yapışan bir zardır. Bunun iltihaplanmasına fasit denir. Erkeklerde, obezlerde, düz tabanlı ve ayağı içe dönük kişilerde daha sık görülür. Fasyada gerilme ve iltihabi durum topuk kemiğinde zamanla kemiğin uç kısmında sivrileşmeye neden olur. Bu oluşumdan dolayı topuk dikeni olarak adlandırılır. Ağrı topuk ön yüzünden başlayıp tüm ayak tabanına yayılır. Topuk bölgesine basılması ile ağrı ve hassasiyet artar. Uzun süre ayakta durma ve yürüme gerektiren durumlarda ağrı artar. Hastalar, özellikle sabah ilk kalktıklarında adım atmakta zorluk çektiklerini ifade ederler.
Tedavide amaç, yük taşıyan kısımların yükünü azaltmaktır. Bu yükü azaltmak amacıyla öncelikle ideal kiloya sahip olmak gerekir. Topuğun 0.5 cm yükseltilmesi ile aşil tendonunun topuk kemiğine yaptığı gerilme kuvveti azaltılır. Topukta, hassasiyetin bulunduğu bölgeye ortası çukurlaştırılmış yumuşak kauçuk yastık konabilir. Topuk dikeni tedavisi için tasarlanmış yumuşak slikon tabanlıklar kullanılabilir.
Ağrılı bölgeye kortizon ve lidokain enjeksiyonu yapılabilir. Bu enjeksiyonun ultrasonografi eşliğinde yapılması daha uygundur. PRP enjeksiyonları tedaviye dirençli hastalarda tercih edilebilir. Ancak yapılan araştırmalarda diz eklemi uygulamalarındaki kadar etkili olmadığı raporlanmıştır. Topuk dikeni tedavisinde fizik tedavi uygulamaları tercih edilmelidir. ESWL ( kırma işlemi) ve fizik tedavi uygulamaları ile olumlu sonuçlar elde edilebilir. Nadiren cerrahi olarak kemiksi çıkıntı çıkartılır. Cerrahi sonra nükslerin sık olduğu bilinmektedir.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
NÖRAL TERAPİ
Nöral terapi, bozulmuş beden fonksiyonlarının lokal anestezik maddeler uygulanarak, vücudun iyileştirici sisteminin aktive edilmesine esasına dayanır. İnsan bedeninde hücreler, organlar ve sistemleri arasında bütünlüğü sağlayan muhteşem bir işlevsel ağ (elektriksel güç) bulunmaktadır. Bu elektriksel güç sayesinde sinir hücreleri organizmanın çeşitli bölümleri arasındaki bilgi alışverişini ve iyilik halinin korunmasını sağlar. Bedenin etkilendiği fiziksel ve ruhsal hasarlar otonom sinir sisteminin (bedenin kendi kontrol sistemi) sağlıklı bir şekilde çalışmasını bozar ve bu sinir sisteminde anormal tepkileri ortaya çıkarır. Hasarlı hücreler bu işlevsel ağın bozulması sonrası toparlanamaz, kendini iyileştiremez ve kısır bir döngü oluşur. Nöral terapi bu olumsuz döngüyü kırmayı hedefler.
Tamamlayıcı tıp olarak bilinen tedavi yöntemlerinden olan nöralterapi ile vücudun kendi kendine iyileşmesi devreye sokularaktan birçok hastalık tedavi edilebilmektedir. Bel, boyun ve sırt ağrılarında(fıtıklarda), omuz ağrılarında (donuk omuz, subakromial sıkışma sendromu vb), dirsek ağrılarında (tenisçi dirseği, golfçü dirseği), boyun ağrısına eşlik eden baş ağrılarında, omurga kireçlenmesi, yumuşak doku romatizmasında (fibromiyalji sendromu, miyofasiyal ağrı sendromu, tendinit, tenosinovit), cerrahi sonrası kronik ağrılarda bu uygulamalar tedavide alternatif olarak kullanılmaktadır.
Nöral terapi ile sinirlere, skar dokulara, akupunktur ve tetik noktalara, deri ve diğer dokulara lokal anestezikler uygulanabilir. Nöralterapi regülasyon tedavisidir. Haftada 2 veya 3 seans uygulanır. Yan etki potansiyeli diğer tedavi yöntemlerine kıyasla oldukça azdır.
Bu metin hasta ve hasta yakınlarını bilgilendirme amaçlı hazırlanmıştır.
